Mi a veszélyes és hogyan kezelik a tüdőembóliát? A tüdőembólia súlyos betegség, magas halálozási rátával.
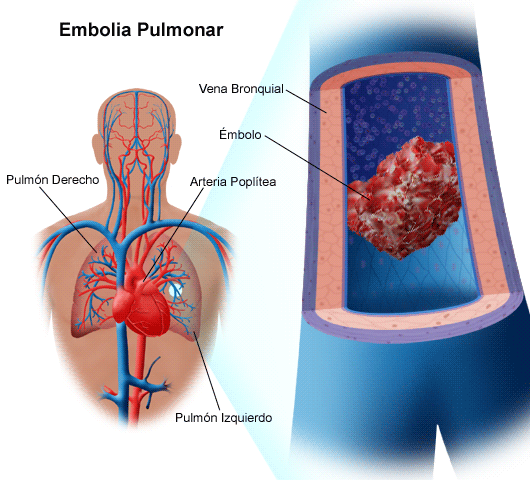
Tüdőembólia (PE) Életveszélyes állapot, amelyben a tüdőartéria vagy ágai eltömődtek embolus - egy darab, amely általában a medence vagy az alsó végtag vénáiban alakul ki.
Néhány tény a tüdőembóliáról:
- A PE nem önálló betegség - a véna trombózisának szövődménye (leggyakrabban az alsó végtag, de általában egy trombus töredéke bármely vénából bejuthat a pulmonalis artériába).
- A PE a harmadik leggyakoribb halálok (csak a stroke és a szívkoszorúér-betegség után).
- Az Egyesült Államokban évente körülbelül 650 000 tüdőembólia és 350 000 kapcsolódó halálesetet jelentenek.
- Ez a patológia az 1-2. Helyet foglalja el az idős emberek halálozási okai között.
- A tüdőembólia előfordulása a világon évente 1000 emberre 1 eset.
- A tüdőembólia miatt elhunyt betegek 70% -át nem diagnosztizálták időben.
- A tüdőembóliában szenvedő betegek mintegy 32% -a meghal.
- A betegek 10% -a ennek az állapotnak a megjelenését követő első órán belül meghal.
- Időszerű kezeléssel a tüdőembólia okozta halálozás nagymértékben csökken - akár 8%.
A keringési rendszer felépítésének jellemzői
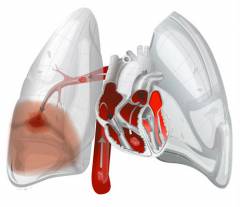
Az emberi testben két kör van a vérkeringéssel - nagy és kicsi:- A vérkeringés nagy köre a legelejétől indul nagy artéria a testben - az aorta. Artériás oxigénes vért szállít a szív bal kamrájából a szervekbe. Az aorta teljes hosszában ágakat bocsát ki, az alsó részen pedig két iliaca artéria van felosztva, amelyek vért juttatnak a kismedencei régióba és a lábakba. Vér oxigénben szegény és szén-dioxiddal telített ( oxigéntelen vér), a szervektől gyűlik össze a vénás erekbe, amelyek fokozatosan csatlakozva alkotják a felső (a felsőtestből vért gyűjtenek) és az alsó (az alsó testből vért gyűjtenek) üreges vénákat. A jobb pitvarba áramlanak.
- A vérkeringés kis körea jobb kamrából indul ki, amely a jobb pitvarból kap vért. A tüdőartéria távozik tőle - vénás vért juttat a tüdőbe. A pulmonalis alveolusokban a vénás vér szén-dioxidot bocsát ki, oxigénnel telített és artériássá válik. Az abba áramló négy tüdővénán keresztül visszatér a bal pitvarba. Ezután az átriumból származó vér bejut a bal kamrába és a szisztémás keringésbe.
Normális esetben a mikrotrombusok folyamatosan képződnek a vénákban, de gyorsan elpusztulnak. Finom dinamikus egyensúly van. Ha megsértik, akkor a trombus növekedni kezd a vénás falon. Idővel lazábbá, mobilisabbá válik. Töredéke letörik és a vérárammal együtt kezd vándorolni.
Tüdődaganat: két esetet jelentettek. A daganatos betegek légszomjának és hipoxémiájának számos oka lehet, beleértve a fertőzéseket, a tromboembóliát, az áttéteket és a gyógyszer okozta tüdősérülést. Beszámolunk egy 47 éves mellrákos nőről és egy 70 éves hólyagrákos férfiról, akiket dyspnoe, hypoxemia és pulmonalis hypertonia miatt kórházba szállítottak. A film perfúziós szcintigramma erősen gyanús volt a női tromboembólia szempontjából. A férfi 16 órával a bevétel után meghalt, és a post-mortem vizsgálat során kiderült, hogy a daganatos sejtek vannak a pulmonalis érrendszerben.
A pulmonalis artéria tromboembóliájával a thrombus leválasztott töredéke az alsó vena cava-n keresztül először eljut a jobb pitvarba, majd belép belőle a jobb kamrába, onnan pedig a pulmonalis artériába. Az átmérőtől függően az embolus eltömíti magát az artériát vagy annak egyik ágát (nagyobb vagy kisebb).
A tüdőembólia okai
A tüdőembólia számos oka van, de ezek mind a három rendellenesség egyikéhez vezetnek (vagy egyszerre):- a vér stagnálása az erekben - minél lassabban áramlik, annál nagyobb a vérrög valószínűsége;
- fokozott véralvadás;
- a vénás fal gyulladása - hozzájárul a vérrögképződéshez is.
De sok tényező létezik, amelyek mindegyike növeli ennek az állapotnak a valószínűségét:
Konzultáljon veled, hogy megtudja, mi történik veled. A radiológia kizárhatja a lymphangitist és az interstitialis betegségeket, bár sok esetben együtt is létezhetnek. A tüdõdaganatban szenvedõ betegeknél az angiográfia és az angiográfia nem érzékeny és nem is specifikus, és 15 betegbõl csak 2-en vizsgálták az áramlás késleltetését és megszakadását a harmadik és az ötödik rend artériáiban. és többrétegű tomográf hiánya, amely növeli a trombotikus tüdőembólia diagnosztizálásának esélyét ebben a betegcsoportban.
| Megsértés | Okoz |
| A vér stagnálása az erekben | 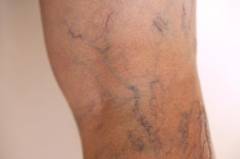 |
| Hosszan tartó mozgásképtelenség - ugyanakkor megszakad a szív- és érrendszer munkája, vénás pangás lép fel, megnő a vérrögök és a tüdőembólia kockázata. |  |
| Fokozott véralvadás |   |
| Fokozott vér viszkozitás, aminek következtében a véráramlás megzavarodik, és megnő a vérrögképződés kockázata. |  |
| Az érfal károsodása | 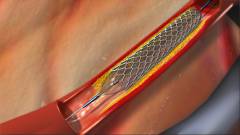 |
Mi történik a testben tüdőembólia esetén?
 A véráramlás elzáródása miatt a pulmonalis artéria nyomása emelkedik. Néha nagyon erősen növekedhet - ennek eredményeként a szív jobb kamrájának terhelése hirtelen megnő, akut szívelégtelenség... A beteg halálához vezethet.
A véráramlás elzáródása miatt a pulmonalis artéria nyomása emelkedik. Néha nagyon erősen növekedhet - ennek eredményeként a szív jobb kamrájának terhelése hirtelen megnő, akut szívelégtelenség... A beteg halálához vezethet. A jobb kamra kitágult, és a bal oldalon nincs elegendő vér. Emiatt a vérnyomás csökken. A súlyos szövődmények valószínűsége magas. Minél nagyobb az eret elzárja az embólia, annál hangsúlyosabbak ezek a rendellenességek.
Ezt a módszert a szerzők javasolják megjegyezni, hogy egyes esetekben az érrendszeri citológia "megfertőződhet" a máj rosszindulatú sejtjeivel, ha a katéter nincs bekapcsolva, és néhány hamis pozitív eredményt jelentettek a megakariociták bőséges jelenléte miatt, amelyek összetéveszthetők voltak. A diagnózis az első esetben sikertelenség volt olyan betegeknél, akiknek kórtörténetében emlőrák, enyhe pulmonális hipertónia, hipoxémia, sugárzási betegség nincs, enyhe, mikroangiopátiás hemolitikus anémia, a csontvelő daganat általi inváziója szcintigráfiával, sablon nagy valószínűséggel terjedve.Jellegzetes és negatív arteriográfia, amelyet a postmortem biopszia igazolt a második esetben.
A PE-vel a tüdő véráramlása megszakad, ezért az egész test oxigén éhezést tapasztal. A légzés gyakorisága és mélysége reflex által növekszik, és a hörgők lumenje beszűkül.
Tüdőembólia tünetei
Az orvosok gyakran a tüdőembóliát "nagy álarcosnak" nevezik. Nincsenek olyan tünetek, amelyek egyértelműen jeleznék ezt az állapotot. A PE minden olyan megnyilvánulása, amely a páciens vizsgálata során kimutatható, gyakran megtalálható más betegségekben. A tünetek súlyossága nem mindig felel meg az elváltozás súlyosságának. Például, ha a tüdőartéria egy nagy ága blokkolódik, a pácienst csak enyhe légszomj zavarhatja meg, és amikor az embólia egy kis érbe kerül, súlyos mellkasi fájdalom jelentkezik.A PE fő tünetei:
Összegzésként elmondható, hogy a tumor mikroembólia nagyon ritka és diagnosztizált posztmortem szövődmény. Felmerülni kell olyan betegeknél, akiknek kórtörténetében rák és akut vagy szubakut dyspnoe van, tüdő hipertóniával vagy anélkül vagy tüdőembóliával gyanúsak, ahol nem tudja megerősíteni trombotikus eredetét. A klinikailag gyanított pulmonális szcintigráfia és a jellemző összege, és ugyanezt irányíthatja, miközben vaszkuláris vagy citológiai módszerrel tüdőbiopsziával is megerősíthető, a diagnózis néha csak kivétel.
Tüdő mikrovaszkuláris citológia. Megkapták március 30-án, elfogadták október 6-án. Perdriel 74 Buenos Aires, Argentína. A magzatvíz-embólia kétségtelenül az egyik legveszélyesebb terhességi állapot, elsősorban a diagnózis nehézségei miatt.
- amelyek a mély lélegzet alatt növekednek;
- , amelynek során a köpet vérrel átjuthat (ha vérzés történt a tüdőben);
- hanyatlás vérnyomás (súlyos esetekben - 90 és 40 Hgmm alatt);
- gyors (100 ütés / perc) gyenge impulzus;
- hideg kagylós verejték;
- sápadtság, szürke bőrszín;
- testek 38 ° C-ig;
- eszméletvesztés;
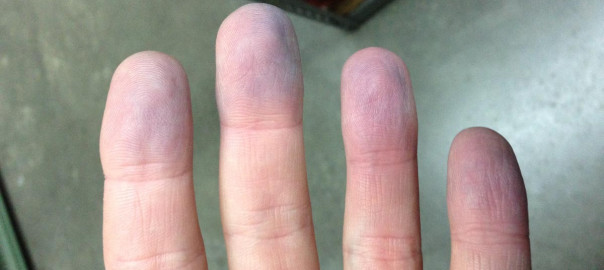
- a bőr cianózisa.
Ha a tüdőembóliában szenvedő beteg nem kap sürgősséget egészségügyi ellátásakkor bekövetkezhet a halál.
Mi a magzatvíz embólia?
Ezt nem lehet megakadályozni, és nehéz megjósolni, hogy mikor és mikor fog bekövetkezni. Ez történhet vajúdás közben vagy röviddel a születés után, mind hüvelyi, mind császármetszés esetén. Az embólia amnotikus folyadékja hirtelen és gyorsan fejlődik, és nehéz diagnosztizálni.
Fontos, hogy a magzatvíz embóliája ritkán forduljon elő, és a vajúdás során gyakori, hogy néhány magzatvíz vagy embrió az anya keringési rendszerében marad ilyen típusú válasz nélkül. Általában a magzatvíz embóliája kétfázisú válaszként jelentkezik.
 A PE tünetei erősen hasonlíthatnak a szívinfarktusra, a tüdőgyulladásra. Bizonyos esetekben, ha a tromboembóliát nem sikerült kimutatni, krónikus tromboembóliás pulmonális hipertónia (megnövekedett nyomás a pulmonalis artériában) alakul ki. Alatt jelentkező légszomjként nyilvánul meg a fizikai aktivitás, gyengeség, fáradtság.
A PE tünetei erősen hasonlíthatnak a szívinfarktusra, a tüdőgyulladásra. Bizonyos esetekben, ha a tromboembóliát nem sikerült kimutatni, krónikus tromboembóliás pulmonális hipertónia (megnövekedett nyomás a pulmonalis artériában) alakul ki. Alatt jelentkező légszomjként nyilvánul meg a fizikai aktivitás, gyengeség, fáradtság.
Légzési elégtelenség és szívmegállás jellemzi. A magzatvíz embóliája által okozott halálesetek többsége ebben az első szakaszban következik be. Vérzéses fázisnak nevezik, amelyben az anya bőségesen vérzik a placenta rögzítési helyén vagy császármetszéssel, ha van ilyen.
Milyen jelei és tünetei vannak a magzatvíz embóliájának?
Hirtelen fellépő légszomj Tüdőödéma Hirtelen vérnyomásesés Hirtelen keringési elégtelenség Diffúz intravaszkuláris koaguláció Pszichés állapot változása, például szorongás Hányinger vagy hányás Hidegrázás Fokozott pulzusszám Magzati distressz görcsrohamok.
Hogyan kezelik a magzatvizet
A magzatvíz embóliájának kezelése teljes mértékben támogató, vagyis nincs konkrét módja annak megakadályozására vagy visszafordítására.Lehetséges szövődmények TELA:
- szívmegállás és hirtelen halál;
- tüdőinfarktus a gyulladásos folyamat későbbi kialakulásával (tüdőgyulladás);
- (a mellhártyagyulladás - a kötőszövet filmje, amely eltakarja a tüdőt és a mellkas belsejét vonja be);
- visszaesés - a tromboembólia ismételten előfordulhat, és a beteg halálának kockázata is magas.
Hogyan állapítható meg a tüdőembólia valószínűsége a vizsgálat előtt?
A tromboembólia általában nem egyértelmű látszólagos ok... A PE-vel kapcsolatos tünetek sok más esetben is előfordulhatnak. Ezért a betegeket nem mindig diagnosztizálják időben, és megkezdik a kezelést.Jelenleg speciális skálákat dolgoztak ki a páciens PE-k valószínűségének felmérésére.
Mi okozza a magzatvíz embóliáját?
A kezelés az egyes tünetek kezelésén alapul, amint azok felmerülnek. A legtöbb betegnek többszörös vér-, plazma- és vérlemezke-transzfúzióra van szüksége. Bizonyos esetekben méheltávolításra van szükség a vérzés megállításához. A magzatvíz embóliát okozó pontos mechanizmus nem ismert.
Újabb kutatások szerint a magzatvíz valószínűleg tartalmaz olyan összetevőket, amelyek gyulladásos reakciót váltanak ki és aktiválják az alvadást az anya tüdejében és az erekben. A magzatvíz-embólia ritka, ami megnehezíti a kockázati tényezők azonosítását.
Genfi skála (átdolgozott):
| Jel | Pontok |
| A lábak aszimmetrikus ödémája, fájdalom a vénák mentén tapogatva. | 4 pont |
Pulzusmutatók:
|
|
| Fájdalom a láb egyik oldalán. | 3 pont |
| mélyvénák és tüdőembólia. | 3 pont |
| Vér a köpetben. | 2 pont |
| A rosszindulatú daganat jelenléte. | 2 pont |
| Sérülések és műtétek az elmúlt hónapban. | 2 pont |
| A beteg 65 évnél idősebb. | 1 pont |
Az eredmények értelmezése:
- 11 vagy több pont - nagy a PE valószínűsége;
- 4-10 pont - átlagos valószínűség;
- 3 pont vagy kevesebb- alacsony a valószínűsége.
| Jel | Pontok |
| Az összes tünet kiértékelése és a diagnózis különböző lehetőségeinek mérlegelése után az orvos arra a következtetésre jutott, hogy a tüdőembólia a legvalószínűbb. | 3 pont |
| A mélyvénás trombózis jelenléte. | 3 pont |
| A pulzus több mint 100 ütés / perc. | 1,5 pont |
| Legutóbbi műtét vagy elhúzódó ágynyugalom. | 1,5 pont |
| A mélyvénás trombózis és a tüdőembólia története. | 1,5 pont |
| Vér a köpetben. | 1 pont |
| A rák jelenléte. | 1 pont |
Az eredmények értelmezése háromszintű séma szerint:
- 7 vagy több pont - nagy a PE valószínűsége;
- 2-6 pont - átlagos valószínűség;
- 0-1 pont - alacsony a valószínűsége.
- 4 vagy több pont - nagy valószínűséggel;
- legfeljebb 4 pont - alacsony a valószínűsége.
A tüdőembólia diagnosztikája
A tüdőembólia diagnosztizálására használt vizsgálatok:| Tanulmány címe | Leírás |
| Elektrokardiográfia () | Az elektrokardiográfia a szív munkája során bekövetkező elektromos impulzusok rögzítése görbe formájában. Az EKG során a következő változások észlelhetők: Egyes tanulmányok több olyan tényezőt javasoltak, amelyek a magzatvíz embólia fokozott kockázatával járhatnak. Haladó anyai életkor Placenta problémák, mint pl. Placenta previa vagy placenta megrepedés. Többszörös terhesség. A vajúdást kiváltó gyógyszerek vagy eljárások. Műtéti szülés, például császármetszés, csipesszel vagy szülészeti tapadókoronggal történő szülés. Genetikai tényezők.
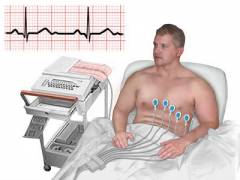 Hasonló változások észlelhetők más betegségekben is, például tüdőgyulladással és a bronchiális asztma súlyos rohama során. Hasonló változások észlelhetők más betegségekben is, például tüdőgyulladással és a bronchiális asztma súlyos rohama során. Néha a tüdőembóliában szenvedő beteg elektrokardiogramján egyáltalán nincsenek kóros változások. Amikor ez megtörténik, a vérrög vagy a vérrög egy része a szövetekben felszakadhat, és végül a pulmonalis artériákba utazhat. Ezen a ponton tüdőembólia lép fel, ahol minden egészséged és életed veszélyben van. Ennek megakadályozása érdekében ismernünk kell a tüdőembólia tüneteit, és így képesnek kell lennie a kezelés mielőbbi megkezdésére. A tüdőembólia lehet másodlagos vagy bizonyos kockázati tényezők miatt. Például, amint fentebb említettük, lehet mellékhatás gyenge forgalom; és a gyenge forgalom oka lehet a sós ételek túlzott fogyasztása. Ezután a tüdőartériákban táplálkozást, keringést, trombusképződést, leválást és rögzítést találunk. És mindez, túl sok só bevétele, normális stressz. |
| mellkas | A röntgenfelvételen észlelhető jelek: |
| Számítógépes tomográfia (CT) | 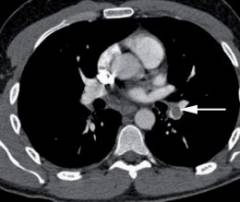 Ha tüdőembólia gyanúja merül fel, spirális CT angiográfiát végeznek. A beteget intravénás kontrasztanyaggal injektálják és átvizsgálják. Ezzel a módszerrel pontosan meghatározhatja a vérrög helyét és a tüdőartéria érintett ágát. Ha tüdőembólia gyanúja merül fel, spirális CT angiográfiát végeznek. A beteget intravénás kontrasztanyaggal injektálják és átvizsgálják. Ezzel a módszerrel pontosan meghatározhatja a vérrög helyét és a tüdőartéria érintett ágát. |
| Mágneses rezonancia képalkotás (MRI) | A tanulmány segít a pulmonalis artéria ágainak vizualizálásában és a trombus kimutatásában. |
| Angiopulmonográfia | 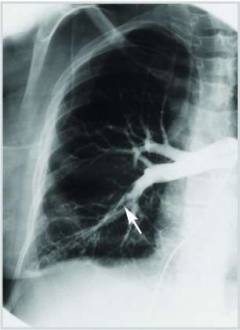 Röntgen kontrasztvizsgálat, amelynek során kontrasztanyag oldatot injektálnak a pulmonalis artériába. A pulmonalis angiográfiát a tüdőembólia diagnosztizálásakor "arany standardnak" tekintik. A képeken az ellentétesen foltos erek láthatók, és egyikük hirtelen letörik - ezen a helyen vérrög van. Röntgen kontrasztvizsgálat, amelynek során kontrasztanyag oldatot injektálnak a pulmonalis artériába. A pulmonalis angiográfiát a tüdőembólia diagnosztizálásakor "arany standardnak" tekintik. A képeken az ellentétesen foltos erek láthatók, és egyikük hirtelen letörik - ezen a helyen vérrög van. |
| (echokardiográfia) | A szív ultrahangvizsgálatával kimutatható jelek: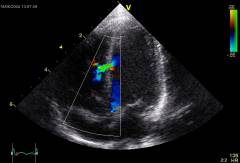 |
| Vénás ultrahang | 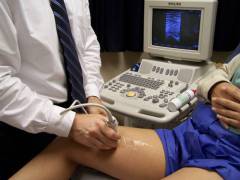 A vénák ultrahangos vizsgálata segít azonosítani azt az eret, amely a tromboembólia forrása lett. Szükség esetén kiegészíthető Doppler ultrahanggal, amely segít felmérni a véráramlás intenzitását. A vénák ultrahangos vizsgálata segít azonosítani azt az eret, amely a tromboembólia forrása lett. Szükség esetén kiegészíthető Doppler ultrahanggal, amely segít felmérni a véráramlás intenzitását. Ha az orvos rányomja az ultrahang szondát egy vénára, de az nem omlik össze, akkor ez annak a jele, hogy vérrög van a lumenében. |
| Szcintigráfia | A tüdő tromboembóliájának gyanúja esetén ventilációs-perfúziós szcintigráfiát végeznek.
A szcintigráfia feltárja a tüdő azon területeit, amelyek levegőt fogadnak, de károsodott a véráramlásuk. |
| A d-dimerek szintjének meghatározása |  A D-dimer olyan anyag, amely a fibrin (egy olyan fehérje, amely kulcsfontosságú szerepet játszik a véralvadási folyamatban) lebomlása során keletkezik. A vérben a d-dimerek szintjének növekedése a vérrögök közelmúltbeli kialakulását jelzi. A D-dimer olyan anyag, amely a fibrin (egy olyan fehérje, amely kulcsfontosságú szerepet játszik a véralvadási folyamatban) lebomlása során keletkezik. A vérben a d-dimerek szintjének növekedése a vérrögök közelmúltbeli kialakulását jelzi. A d-dimerek szintjének növekedését a PE-ben szenvedő betegek 90% -ában észlelik. De számos más betegségben is megtalálható. Ezért nem lehet kizárólag a tanulmány eredményeire támaszkodni. Annak tudatában, hogy tüdőembóliánk van, megnézhetjük a különféle elképzelhető tüneteket. Többé-kevésbé fontos látni és mindig, be kell fejeznie az orvos konzultációját, hogy alaposan tanulmányozza. Néha a tüneteket elkülönítve nehéz lehet diagnosztizálni, mivel néha csak az utolsó pillanatban jelentkeznek. Tüdőembólia tünetei - légzésHa a dugattyú kicsi, általában nem okoz tüneteket, de a legtöbb esetben fulladás fordulhat elő. Ez lehet az egyetlen megnyilvánulás, ha a tüdőinfarktus nem valósul meg. Ha a vérben a d-dimerek szintje a normális tartományon belül van, ez gyakran lehetővé teszi a tüdőembólia kizárását. |
Kezelés
A tüdőembóliában szenvedő beteget azonnal fel kell venni az intenzív osztályra (intenzív osztályra). A kezelés teljes időtartama alatt az ágynyugalom szigorú betartása szükséges a szövődmények megelőzése érdekében.A tüdőembólia gyógyszeres kezelése
| Drog | Leírás | Alkalmazás és adagolás |
| A véralvadást csökkentő gyógyszerek Tüdőembólia tünetei - DoloresLégzési fájdalom, különösen akkor, ha mélyen kell lélegeznie, érezzen szúró vagy éles fájdalmat a mellkas területén. Ez a mellhártyagyulladás területe, amely fáj. Tüdőembólia tünetei - gyengeség Progresszív gyengeség, amely súlyosbodhat. Tüdőembólia tünetei - ideges köhögés
|
||
| Nátrium-heparin (nátrium-heparin) | A heparin olyan anyag, amely az emberi testben és más emlősökben képződik. Gátolja a trombin enzimet, amely fontos szerepet játszik a véralvadási folyamatban. | Azonnal intravénásan injektálunk 5000 - 10000 NE heparint. Ezután - csepegtessen óránként 1000-1500 egységgel. A kúra 5-10 nap. |
| Nadroparin-kalcium (fraxiparin) | Kis molekulatömegű heparin, amelyet a sertések bélnyálkahártyájából nyernek. Elnyomja a véralvadási folyamatot, továbbá gyulladáscsökkentő hatású és elnyomja az immunrendszert. | A kúra 5-10 nap. |
| Enoxaparin-nátrium | Kis molekulatömegű heparin. | 0,5-0,8 ml-t injektálnak szubkután naponta 2-szer. A kúra 5-10 nap. |
| Warfarin | A véralvadáshoz szükséges fehérjék szintézisét gátló gyógyszer. A kezelés második napján a heparinkészítményekkel párhuzamosan írják fel. | Kiadási forma: 2,5 mg (0,0025 g) tabletta. Adagolás: Az első 1-2 napban a warfarint napi egyszer 10 mg dózisban írják fel. Ezután az adagot napi egyszer 5-7,5 mg-ra csökkentik. A kúra 3-6 hónap. |
| Fondaparinux | Szintetikus drog... Elnyomja a véralvadási folyamatban részt vevő anyagok működését. Néha tüdőembólia kezelésére használják. | |
| Trombolitikumok (vérrögöket oldó gyógyszerek) |
||
| Sztreptokináz | A sztreptokinázt a β-hemolitikus streptococcus csoportC... Aktiválja a plazmin enzimet, amely lebontja a vérrögöket. A sztreptokináz nemcsak a trombus felületén hat, hanem behatol is belé. A legaktívabb a közelmúltban képződött vérrögök ellen. | 1. séma Intravénásan adva oldat formájában, 1,5 millió NE (nemzetközi egységek) dózisban, 2 óra alatt. Ekkor a heparin beadása leáll. 2. séma Tüdőembólia tünetei - cianózis
A tüdőembólia kockázati csoportjaSzámos olyan beteg van, aki a kockázati csoportba tartozik. Természetesen összefüggenek az okokkal, de kiterjednek egy körre is, amelyet figyelembe kell vennünk. Fenyegetett tüdőembólia - a has vagy az alsó végtag műtéte vagy sérülésMíg az általános érzéstelenítés általános érzéstelenítést igényel, ha ez több mint 30 percet vesz igénybe, a műtét agresszivitása miatt közvetlenül veszélyeztetett tüdőembólia.
|
| Urokináz | Olyan gyógyszer, amelyet emberi vesesejtek tenyészetéből nyernek. Aktiválja a plazmin enzimet, amely lebontja a vérrögöket. A streptokinázzal ellentétben ritkán okoz allergiás reakciókat. | 1. séma Intravénásan adják oldatként, 3 millió NE dózisban, 2 óra alatt. Ekkor a heparin beadása leáll. 2. séma
|
| Alteplaza | Olyan gyógyszer, amelyet emberi szövetből nyernek. Aktiválja a plazmin enzimet, amely elpusztítja a vérrögöt. Nem rendelkezik antigén tulajdonságokkal, ezért nem okoz allergiás reakciók és újrafelhasználható. A vérrög felszínén és belsejében hat. | 1. séma Adjon be 100 mg gyógyszert 2 órán belül. 2. séma |
Tevékenységek hatalmas tüdőembólia ellen
- Szív elégtelenség... Kardiopulmonalis újraélesztést végeznek (közvetett szívmasszázs, mesterséges szellőzés tüdő, defibrilláció).
- Hypoxia(alacsony oxigéntartalom a testben) légzési elégtelenség következtében. Oxigénterápiát hajtanak végre - a beteg oxigénnel dúsított gázkeveréket (40% -70%) szív be. Maszkon vagy az orrba helyezett katéteren keresztül juttatják be.
- Súlyos légzési nehézség és súlyos oxigénhiány... Mesterséges tüdőventilációt végeznek.
- Hipotenzió (vérnyomáscsökkentő)... A beteget intravénásán injekciózzák különböző cseppentőkön keresztül sóoldatok... Olyan gyógyszereket használnak, amelyek az ér lumenének szűkülését és a vérnyomás emelkedését okozzák: dopamin, dobutamin, adrenalin.
A tüdőembólia sebészeti kezelése
Javallatok műtéti kezelés tüdőembóliánál:- hatalmas tromboembólia;
- a beteg állapotának romlása a folyamatos konzervatív kezelés ellenére;
- maga a tüdőartéria vagy annak nagy ágai tromboembóliája;
- a tüdő véráramlásának éles korlátozása, az általános keringés megsértésével együtt;
- krónikus visszatérő tüdőembólia;
- a vérnyomás éles csökkenése;
 A tüdőembólia műveleteinek típusai:
A tüdőembólia műveleteinek típusai:- Embolektómia - az embólia eltávolítása. Ezt a műtétet a legtöbb esetben akut tüdőembólia esetén hajtják végre.
- Thrombendarterectomia - az artéria belső falának eltávolítása a hozzá rögzített plakkkal. Krónikus tüdőembólia esetén alkalmazzák.
Gyakran a PE-ben a pulmonalis artéria megnövekedett nyomásának eredményeként a jobb kamra és a tricuspidis szelep megnyúlik. Ebben az esetben a sebész ezen felül szívműtétet hajt végre - a tricuspidis szelep műanyagát.
Cava szűrő telepítése
 Kava szűrő - ez egy speciális háló, amely az alsó vena cava lumenjébe van telepítve. A letépett vérrögtöredékek nem tudnak átjutni rajta, eljutni a szívig és a pulmonalis artériáig. Így a kava szűrő a PE megelőzésének mértéke.
Kava szűrő - ez egy speciális háló, amely az alsó vena cava lumenjébe van telepítve. A letépett vérrögtöredékek nem tudnak átjutni rajta, eljutni a szívig és a pulmonalis artériáig. Így a kava szűrő a PE megelőzésének mértéke. A cava szűrő felszerelését akkor lehet elvégezni, amikor a tüdőembólia már előfordult, vagy előre. Ez egy endovaszkuláris beavatkozás - ennek végrehajtásához nem szükséges metszést végeznie a bőrön. Az orvos kilyukasztja a bőrt, és egy speciális katétert helyez be a nyaki vénába (a nyakba), a subclavia vénába (a kulcscsontba) vagy a nagyobb saphena vénába (a combba).
Általában a beavatkozást könnyű érzéstelenítésben hajtják végre, miközben a beteg nem érez fájdalmat vagy kényelmetlenséget. A kava szűrő telepítése körülbelül egy órát vesz igénybe. A sebész egy katétert vezet át a vénákon, és miután eléri a kívánt helyet, hálót helyez a véna lumenébe, amely azonnal kiegyenesedik és rögzül. Ezután a katétert eltávolítják. A beavatkozás helyén varratokat nem alkalmaznak. A páciensnek 1-2 napra ágyi pihenést ír elő.
Megelőzés
A tüdőembólia megelőzése a beteg állapotától függ:| Állapot / betegség | Megelőző intézkedések |
| Hosszú ideig ágyban fekvő betegek (40 év alattiak, akiknek nincsenek PE kockázati tényezői). |
|
|
|
| 40 év feletti betegek, akiket műtéten estek át és egy vagy több kockázati tényezővel rendelkeznek. |
|
| Femur törés |
|
| Nőknél végzett műtétek a reproduktív rendszer rosszindulatú daganatai miatt. |
|
| A vizeletrendszer szerveinek műveletei. |
|
| Szívroham. |
|
| A mellkas szerveinek műveletei. |
|
| Az agy és a gerincvelő műveletei. |
|
| Stroke. |
|
Mi a prognózis?
- A tüdőembóliában szenvedő betegek 24% -a egy éven belül meghal.
- A betegek 30% -a, akiknél a pulmonalis artéria tromboembóliáját nem észlelték, és időben nem végeztek kezelést, egy éven belül meghalnak.
- Ismételt tromboembólia esetén a betegek 45% -a meghal.
- A PE kialakulását követő első két hétben a halálozás fő okai a szív- és érrendszeri komplikációk és a tüdőgyulladás.
További tünetek az ortosztatikus szédülés és az ájulás.
A hatalmas embólia szívmegállással (különösen elektromechanikus disszociációval) vagy sokkkal járhat.
A klinikai kép lehet atipikus, azaz figyelje megmagyarázhatatlan légszomjat és hipotenziót, vagy csak ájuljon.
Megfelelő kockázati tényezőkkel vagy a trombózis klinikailag igazolt diagnózisával rendelkező betegeknél figyelembe kell venni az embóliát.
Ismétlődő embólia néha krónikus pulmonalis hipertóniában vagy a szív jobb kamrájának progresszív kudarcában szenvedő betegeknél fordul elő.
A tüdőembólia tünetei és jelei
- A vizsgálat során tachycardia és tachypnea mutatható ki, meghatározzuk az ortosztatikus hipotenziót (a vénás pulzus növekedése esetén).
- A jobb kamrákban bekövetkező nyomásnövekedés és a cor pulmonale fejlődésének jelei figyelhetők meg (megnövekedett vénás impulzus a hullámmal, tricuspid fordított véráramlás, periszternális kidudorodás, a jobb kamra III tónusa, a tüdőartéria szelepeinek hangos lezárása a II tónus felosztásával, fordított véráramlás a pulmonalis artériában).
- A cianózis jelentős embóliára utal.
- A fizikális vizsgálat kimutatja a pleura dörzsölését (lehet átmeneti) vagy az effúziót.
- Az alsó végtagokon néha nyilvánvaló thrombophlebitis található.
- Az állapot kísérheti subfebrile lázat (37,5 ° C felett), a krónikus obstruktív tüdőbetegség jeleit.
A tüdőembólia okozza
Leggyakrabban a trombózis miatt az alsó végtagok sokkal nagyobbak, mint a felső végtagok.
A tüdőembóliában szenvedő betegek prognózisa a kezdeti állapottól függően nagyban változik. Általánosságban elmondható, hogy a további folyamat rosszabb a hatalmas embólia esetén; a kedvezőtlen prognosztikai tényezők a következők:
- hipotenzió;
- hypoxia;
- eKG változások (a nem specifikus T hullámváltozások kivételével).
Tüdőembólia: kutatási módszerek
Általános kutatási módszerek
- Artériás vérgázelemzés.
A normál vizsgálati eredmények nem zárják ki a tüdőembóliát. A 4P, 0g változatlanul kíséri a hatalmas embóliát. További változások közé tartozik az enyhe légúti alkalózis és az iP, C0 (a tachypnea miatt) és a metabolikus acidózis (a sokk II stádiumában).
Jellemző a sinus tachycardia, az ST szegmensek nem specifikus változásával vagy anélkül, és a mellkas elülső elvezetéseiben a T hullám. A cor pulmonale klasszikus jelei, mint például S, GHir, a szív elektromos tengelyének befelé való eltérése vagy az RBBB, csak hatalmas embólia esetén jelentkeznek. Az AF ritkábban fordul elő.
- Radiográfia.
A röntgenkép gyakran normális vagy gyakorlatilag változatlan, még súlyos állapot esetén is légzési elégtelenségembóliára utaló. Kevésbé jellemzőek a tüdőminta kimerülésének gócai, a megfelelő oldalon a rekeszizom emelt kupola, egy kis pleurális folyadékgyülem, ék alakú árnyékok, amelyeknek alapja a mellhártyánál van, szubregmentális atelegázok vagy a proximális tüdőartériák kitágulása.
- Általános és biokémiai vérvizsgálat.
Az eredmények nem specifikusak. Telepítve általános elemzés a vér találkozik a neutrofil leukocitózissal, a CPK aktivitása kissé növekszik, nő a troponin, néha megnő a bilirubin szintje.
- EchoCG és transzesophagealis echográfia.
Érzéketlenek a diagnózishoz, ugyanakkor lehetővé teszik a hipotenzió és a jobb oldali fokozott nyomás egyéb okainak kizárását: a szív egyes részeit (például tamponád, jobb kamrai infarktus). Embólia esetén a jobb kamra dilatációja és általános hypokinesia tárul fel (a szív csúcsának károsodása nélkül - McConnell jele). Ritkábban trombus található a pulmonalis artériában.
Speciális kutatási módszerek
D-dimer:
- Nagyon érzékeny, de nem specifikus módszer.
- Hasznos a tüdőembólia kizárására.
- Az eredményeket befolyásolja idős kor, terhesség, trauma, műtét, rosszindulatú daganatok és gyulladás.
Ventilációs perfúziós tüdő szcintigráfia:
A tüdő perfúziós szcintigráfia minden olyan beteg számára javallott, akinek gyanúja van embólia. A szellőztetési szcintigráfia (Xenon Xe133 inhalációja) együttes teljesítménye növeli a szellőzés és a perfúzió megfeleltetési területeinek és nem megfelelőségének meghatározásának sajátosságát. Az egyidejű tüdőbetegségek bonyolítják az eredmények értelmezését.
- A normának megfelelő szcintigramm kizárja a masszív embóliát.
- A változásokat tartalmazó képek alacsony, közepes és nagy valószínűségű eredményekre vannak felosztva:
- nagy valószínűséggel szcintigramma általában az embólia miatt, de hamis pozitív eredmények lehetségesek (kisebbség);
- alacsony valószínűségű képeket, kis embolia klinikai gyanú mellett, a megfigyelt tünetek egyéb okainak felkutatására küldünk;
- ha jó oka van a tüdőembólia gyanújára, és alacsony vagy közepes valószínűségű szcintigrammot kap, keresse fel alternatív módszerek kutatás.
A tüdőembólia kiváltó okának meghatározása
- Az alsó végtagok mélyvénáinak ultrahangja.
- Ultrahang hasi üreg és a kismedencei szervek (látens rosszindulatú folyamat / tömeg a kismedence üregében).
- A has és a medence CT-vizsgálata.
- Örökletes rendellenességek szűrése fokozott véralvadással (pl. Protein C és S, antithrombin III, Vimw faktor stb.).
- Autoimmun antitestek (anticardiolipin, antinukleáris antitestek) meghatározása.
- Gyanús nyirokcsomók vagy tömegek biopsziája.
Számítógépes tomográfiai angiopulmonográfia
- Nem tüdőembóliában szenvedő betegeknél a tüdő képalkotásának első soraként ajánlott.
- A módszer közvetlenül szemlélteti az embóliákat, valamint az esetleges parenchymás betegségeket, ami lehetővé teszi a tünetek alternatív magyarázatának előterjesztését.
- Az érzékenység és a specificitás elég magas (\u003e 90%) a pulmonalis lobar artériák esetében, és kissé alacsonyabb a szegmentális és subsegmentalis pulmonalis artériák esetében.
- Ha CT-angiopulmonográfia alkalmazásával pozitív diagnosztikai eredmények születnek, további vizsgálatokra nincs szükség.
- A CT angiopulmonográfia negatív eredménye a tüdőembólia közepes vagy nagy valószínűsége esetén további diagnosztikai kutatást tesz szükségessé.
Ultrahangos eljárás
- Nem nyújt elég megbízható eredményt.
- Másodlagos tanulmánynak tekintik, kiegészítő módszerként működik.
- A betegség kimenetelére vonatkozó vizsgálatok azt mutatták, hogy biztonságosnak kell tekinteni az antikoaguláns terápia mellőzését negatív CT angiopulmonográfiás és ultrahangos betegeknél, ha a ventilációs perfúziós szcintigráfián közepes vagy alacsony valószínűségű embólia merül fel.
Tüdő angiográfia
A módszert arany standardnak tekintik:
- Olyan betegek számára javallt, akiknél az embólia diagnózisa nem invazív módon állapítható meg. A képeken hirtelen megszakadó erek vagy nyilvánvaló töltési hibák láthatók.
- Az invazív kutatások mortalitása 0,5%.
- A látható töltési hiba területén hozhat katétert vagy vezetőt a katéteren, és megpróbálhatja elpusztítani a trombust és helyreállítani az edény átjárhatóságát.
- Az angiográfia után javasoljuk a katéter alkalmazását az érintett artéria közvetlen trombolízisére.
- Hipotenzióban szenvedő betegeknél a röntgen kontrasztanyag elősegíti a szisztémás értágulatot és a kardiovaszkuláris összeomlást.
A tüdő mágneses rezonancia angiográfiája
- Az előzetes vizsgálatok szerint az eredmények összehasonlíthatók a pulmonalis angiográfiával.
- Lehetővé teszi, hogy egyszerre értékelje a szívkamrák működését
Tüdőembólia: kezelési taktika
A beteg állapotának stabilizálása:
- A tüdőembólia kezelését egy betegben addig végezzük, amíg egy másik diagnózist nem állapítanak meg.
- 15 percenként rögzítik a pulzusszámot, a pulzust, a vérnyomást, a légzési frekvenciát, a pulzus oximetriát és a szív monitorozását folyamatosan végezzük. Minden újraélesztési eszközt ellenőrizni kell.
Szerezzen vénás hozzáférést és kezdje meg intravénás beadás folyadékok (kristályoidok vagy kolloidok).
A hipoxia kijavítása érdekében a belélegzett keverékben az oxigén maximális aránya a maszkon keresztül jut el. Mechanikus lélegeztetésre lehet szükség a beteg súlyos gyengesége esetén (óvakodni kell a szív- és érrendszeri összeomlástól a légcsövek bevezetése után a légcső intubációjára).
Minden olyan betegnek, akinek magas vagy közepes a tüdőembólia kockázata, LMWH-t vagy UFH-t írnak fel a diagnózis megerősítéséig. Számos klinikai vizsgálat metaanalízise kimutatta, hogy az LMWH jobb, mint az UFH, mivel csökkentik a mortalitást és a vérzési szövődményeket. Az adagokat a forma szerint határozzák meg gyógyszerek meghatározott gyógyintézet.
Ha instabil hemodinamika (szisztémás hipotenzió, a jobb szívelégtelenség tünetei) vagy szívmegállás jelei vannak, akkor a beteg állapotát pozitívan befolyásolhatja az rTAP-val vagy a streptokinázzal végzett trombolízis (az UTI-s rend szerint).
Érzéstelenítés:Néhány betegnél fájdalomcsillapítás lehetséges orális NSAID beadásával.
Az ópiátokkal végzett fájdalomcsillapítást óvatossággal alkalmazzák.Az e csoportba tartozó gyógyszerek értágulatot okoznak, ami fokozza a hipotenziót. Ezeket a gyógyszereket lassan adják be (1-2 mg diamorfin10 intravénásán). A vérnyomás csökkentését a kolloidok infúzióval korrigálják, ezért ajánlatos elkerülni az intramuszkuláris injekciókat (antikoaguláns terápia és esetleges trombolízis).
Kutatás a pontos diagnózis meghatározásához.
Antikoaguláns terápia.
A warfarint megerősített diagnózissal rendelkező betegek számára írják fel. Az ezzel a gyógyszerrel végzett terápiának részben át kell fednie az LMWH / UFH alkalmazásának szakaszát, így az MHO értéke a terápiás tartományon belül marad. A legtöbb esetben az MHO-t a 2-3 szinten tartják fenn.
Az antikoaguláns terápia tipikus időtartama:
- 4-6 hét átmeneti kockázati tényező jelenlétében;
- 3 hónap először idiopátiás esetekben;
- legalább 6 hónap egyéb esetekben;
- ha relapszusok vagy tromboembóliás szövődmények (például antifoszfolipid szindróma) előfordulása figyelhető meg, egész életen át tartó antikoaguláns terápiára lehet szükség (magasabb 3-nál magasabb MHO-szint mellett).
Szívroham
- A hatalmas tüdőembólia szívmegállásként nyilvánulhat meg elektromechanikus disszociációval. Ki kell zárni az elektromechanikus disszociáció egyéb okait.
- A mellkas összenyomódása néha elősegíti az alvadék lebomlását és disztális mozgását, ezáltal bizonyos mértékben helyreállítja a szívteljesítményt.
- Ha komoly oka van a tüdőembólia feltételezésének, és a trombolízisnek nincsenek abszolút ellenjavallatai, akkor rekombináns TAP-ot adnak be (az adagok hasonlóak az MMI ~ lST-hez alkalmazott dózisokhoz, a maximális érték 50 mg, ami után heparint alkalmaznak).
- Ha a szívteljesítmény helyreáll, a beteget tüdő angiográfiára utalják, vagy katétert helyeznek a pulmonalis artériába, hogy mechanikusan elpusztítsák az embólust.
Hipotenzió
- A pulmonalis vaszkuláris ellenállás hirtelen növekedése a jobb kamra dilatációjához és a nyomás túlterheléséhez vezet, ami mechanikusan megzavarja a töltést és a bal kamra működését. A betegeknek a jobb szív normálisnál magasabb töltési nyomását kell létrehozniuk, de a folyadék túlterhelése ronthatja az állapotot.
- Az antikoaguláns terápia előtt a belső nyaki vénát katéterezzük, amelyet szükség esetén a hozzáféréshez használunk.
- Alacsony vérnyomás esetén kolloid infúziót hajtanak végre (például azonnal 500 ml hemacelt).
- Ha a hipotenzió továbbra is fennáll, invazív monitorozásra és / vagy inotrop támogatásra van szükség. Ilyen helyzetben a vénás pulzus meglehetősen gyengén tükrözi a bal szív kitöltő nyomását. Az epinefrin az előnyös inotrop gyógyszer.
- Femoralis-femorális mesterséges keringést alkalmaznak a szív- és érrendszeri aktivitás fenntartására a thrombolysis és a műtéti embolectomia előtt.
- Hipotenzióban szenvedő betegeknél az angiopulmonográfia kockázatos, mivel a kontraszt szisztémás értágulatot és kardiovaszkuláris összeomlást okozhat.
Pulmonalis embolectomia
- Megfelelő képességek birtokában az embolectomia különleges szerepet játszik a sokkos betegek kezelésében, akiknek ellenjavallataik vannak a trombolízishez, de inotrop támogatást igényelnek.
- Perkutánan végezzük az angiográfiai műtőben a megfelelő berendezés alkalmazásával, vagy műtéti úton egy szív-tüdő gép segítségével.
- A perkután manipulációk kombinálhatók perifériás vagy központi trombolízissel.
- Időben szakértői tanács szükséges. A legjobb eredményt akkor érjük el, ha a műveletet a kardiogén sokk kialakulása előtt hajtják végre.
- A thoracotomiát megelőzően előnyösebb radiográfiai megerősítést kapni az embólia helyéről és méretéről.
- A halálozás 25-30%.
Alsó vena cava szűrő (cava szűrő)
- Ritkán használják, mivel a halálozás rövid és hosszú távon csak kismértékben csökken.
- A szűrőket perkután telepítik, ha lehetséges, a betegek továbbra is antikoaguláns terápiát kapnak, ami megakadályozza a további trombus képződést.
- A legtöbb esetben infrarenapno-t (hálószűrő madárfészek formájában) helyeznek el, azonban suprarenalis szűrőket is használnak (Greenfield esernyőszűrő).
- Javallatok a cava szűrő beültetéséhez:
- antikoaguláns terápia ellenjavallt, pl. folyamatos vérzés, heparin által kiváltott thrombocytopenia, tervezett intenzív kemoterápia;
- az antikoaguláns terápia hiánya a folyamatban lévő kezelés ellenére;
- profilaxis magas kockázatú betegeknél, például emelkedő módon vénás trombózis, súlyos pulmonalis hipertónia.

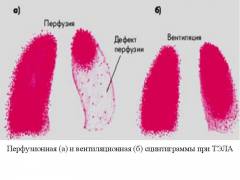 A módszer információtartalma 90%. Olyan esetekben alkalmazzák, amikor a betegnek ellenjavallata van a komputertomográfiára.
A módszer információtartalma 90%. Olyan esetekben alkalmazzák, amikor a betegnek ellenjavallata van a komputertomográfiára.