Šta je opasno i kako se liječi plućna embolija? Plućna embolija je ozbiljna bolest sa visokom stopom smrtnosti.
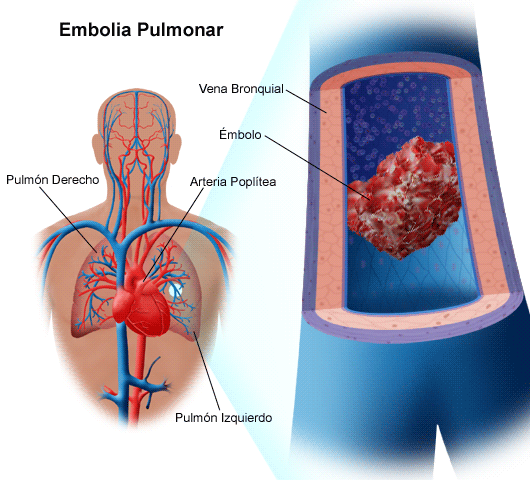
Plućna embolija (PE) - životno opasno stanje u kojem postoji blokada plućne arterije ili njenih grana embolus - komad koji se obično formira u venama karlice ili donjih ekstremiteta.
Neke činjenice o plućnoj emboliji:
- PE nije nezavisna bolest - ona je komplikacija venske tromboze (najčešće donjeg ekstremiteta, ali općenito fragment tromba može ući u plućnu arteriju iz bilo koje vene).
- PE je treći najčešći uzrok smrti (na drugom mjestu nakon moždanog udara i koronarne bolesti).
- U Sjedinjenim Državama godišnje se prijavi približno 650 000 slučajeva plućne embolije i 350 000 povezanih smrtnih slučajeva.
- Ova patologija zauzima 1-2 mjesto među svim uzrocima smrti starijih osoba.
- Prevalencija plućne embolije u svijetu je 1 slučaj na 1000 ljudi godišnje.
- 70% pacijenata koji su umrli od plućne embolije nisu dijagnosticirani na vrijeme.
- Oko 32% pacijenata sa plućnom embolijom umire.
- 10% pacijenata umire u roku od prvog sata nakon početka ovog stanja.
- Pravovremenim liječenjem smrtnost od plućne embolije je znatno smanjena - do 8%.
Karakteristike strukture krvožilnog sistema
U ljudskom tijelu postoje dva kruga cirkulacije krvi - veliki i mali:- Veliki krug cirkulacije krvi kreće od samog velika arterija u tijelu - aorta. Prenosi arterijsku oksigeniranu krv iz lijeve komore srca do organa. Cijelom dužinom aorta daje grane, a u donjem dijelu podijeljena je na dvije ilijačne arterije koje dovode krv u karlični predio i noge. Krv siromašna kisikom i zasićena ugljen-dioksidom ( deoksigenirana krv), sakuplja se iz organa u venske žile, koje postepeno povezujući čine gornje (sakuplja krv iz gornjeg dijela tijela) i donje (prikuplja krv iz donjeg dijela tijela) šuplje vene. Ulivaju se u desni pretkomor.
- Mali krug cirkulacije krvizapočinje iz desne komore, koja prima krv iz desne pretkomore. Plućna arterija se od nje odvaja - prenosi vensku krv u pluća. U plućnim alveolama venska krv odaje ugljični dioksid, zasićuje se kisikom i pretvara u arterijsku. Vraća se u lijevi pretkomor kroz četiri plućne vene koje se u njega ulivaju. Tada krv iz pretkomore ulazi u lijevu komoru i ulazi u sistemsku cirkulaciju.
Obično se mikrotrombi neprestano stvaraju u venama, ali se brzo uništavaju. Postoji osjetljiva dinamička ravnoteža. Ako je prekršen, trombus počinje rasti na venskom zidu. Vremenom postaje labaviji i pokretljiviji. Njegov fragment se otkida i počinje migrirati s krvotokom.
Embolija plućnog tumora: zabilježena dva slučaja. Kratkoća daha i hipoksemija kod pacijenta s rakom mogu imati nekoliko uzroka, uključujući infekciju, tromboemboliju, metastaze i plućnu ozljedu izazvanu lijekovima. Prijavljujemo 47-godišnjakinju s rakom dojke i 70-godišnjeg muškarca s karcinomom bešike koji su hospitalizirani zbog dispneje, hipoksemije i plućne hipertenzije. Scintigram filma za perfuziju bio je vrlo sumnjiv za žensku tromboemboliju. Mužjak je umro 16 sati nakon uzimanja, a post-mortem pregled pokazao je prisustvo tumorskih ćelija u plućnoj vaskulaciji.
Uz tromboemboliju plućne arterije, odvojeni fragment tromba prvo dolazi do desne pretkomore duž donje šuplje vene, zatim ulazi iz nje u desnu komoru, a odatle u plućnu arteriju. Ovisno o promjeru, embolus začepljuje ili samu arteriju ili jedan od njezinih ogranaka (veći ili manji).
Uzroci plućne embolije
Mnogo je uzroka plućne embolije, ali svi oni vode do jednog od tri poremećaja (ili odjednom):- stagnacija krvi u venama - što sporije teče, to je veća vjerovatnoća nastanka krvnog ugruška;
- povećano zgrušavanje krvi;
- upala venskog zida - takođe doprinosi stvaranju krvnih ugrušaka.
Ali postoji mnogo faktora, od kojih svaki povećava vjerovatnoću ovog stanja:
Posavjetujte se s vama da biste saznali šta vam se događa. Radiologija može isključiti limfangitis i intersticijsku bolest, iako u mnogim slučajevima mogu koegzistirati. Za pacijente sa plućnom tumorskom embolijom i angiografija nije ni osjetljiva ni specifična, a samo 2 od 15 pacijenata proučavalo je kašnjenje i prekid protoka prikazanog u arterijama trećeg do petog reda 11. plućna angiografija korištena u prvom slučaju urađena je uzimajući u obzir visoku kliničku vjerovatnoću embolije pacijenta i odsustvo višeslojnog tomografa, što povećava šanse za dijagnosticiranje trombotske plućne embolije u ove skupine pacijenata.
| Kršenje | Uzroci |
| Stagnacija krvi u venama | 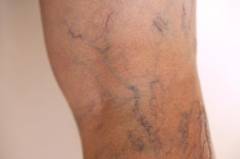 |
| Produžena imobilizacija - istovremeno se narušava rad kardiovaskularnog sistema, javlja se venska zagušenja, povećava se rizik od nastanka krvnih ugrušaka i plućne embolije. |  |
| Povećano zgrušavanje krvi |   |
| Povećana viskoznost krvi, uslijed čega je poremećen protok krvi i povećava se rizik od nastanka krvnih ugrušaka. |  |
| Oštećenje vaskularnog zida | 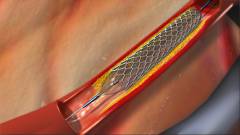 |
Šta se događa u tijelu s plućnom embolijom?
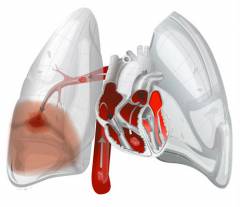 Zbog ometanja protoka krvi, raste pritisak u plućnoj arteriji. Ponekad se može jako povećati - kao rezultat, opterećenje desne komore srca naglo se povećava, akutna srčana insuficijencija... To može dovesti do smrti pacijenta.
Zbog ometanja protoka krvi, raste pritisak u plućnoj arteriji. Ponekad se može jako povećati - kao rezultat, opterećenje desne komore srca naglo se povećava, akutna srčana insuficijencija... To može dovesti do smrti pacijenta. Desna komora je proširena, a u lijevu nema dovoljno krvi. Zbog toga krvni pritisak pada. Verovatnoća nastanka teških komplikacija je velika. Što je veća posuda začepljena embolom, to su ovi poremećaji izraženiji.
Ovu metodu autori preporučuju da se primijeti da se u nekim slučajevima vaskularna citologija može "kontaminirati" malignim stanicama iz jetre ako kateter nije uključen, a zabilježeni su i neki lažni pozitivni rezultati zbog obilne prisutnosti megakariocita koji bi mogli biti zbunjeni. Dijagnoza je bila u prvom slučaju neuspjeha kod pacijenta s anamnezom karcinoma dojke, blagom plućnom hipertenzijom, hipoksemijom, bez zračenja, blagom, mikroangiopatskom hemolitička anemija, invazija koštane srži širenjem tumora scintigrafijom s velikom vjerovatnoćom predloška. Karakteristična i negativna arteriografija, potvrđena postmortalnom biopsijom u drugom slučaju.
Kod PE je poremećen protok krvi u pluća, pa cijelo tijelo počinje osjećati izgladnjivanje kiseonikom. Učestalost i dubina disanja refleksno se povećavaju, a lumen bronha se sužava.
Simptomi plućne tromboembolije
Liječnici često nazivaju plućnu emboliju "velikim maskerom". Ne postoje simptomi koji bi nedvosmisleno ukazivali na ovo stanje. Sve manifestacije PE, koje se mogu otkriti tokom pregleda pacijenta, često se mogu naći kod drugih bolesti. Ozbiljnost simptoma ne odgovara uvijek težini lezije. Na primjer, kada je začepljena velika grana plućne arterije, pacijenta može uznemiriti samo lagana otežano disanje, a kada embolus uđe u malu posudu, jaki bolovi u prsima.Glavni simptomi PE:
Zaključno, mikroembolija tumora vrlo je rijetka i dijagnosticirana post-mortem komplikacija. Treba sumnjati na pacijente s anamnezom karcinoma i akutnom ili subakutnom dispnejom sa ili bez plućne hipertenzije ili sumnje na emboliju, gdje ne možete potvrditi svoje trombotičko porijeklo. Zbir klinički sumnjive plućne scintigrafije plus karakteristika i može voditi istim, dok vaskularna ili citološka analiza može potvrditi biopsijom pluća, a dijagnoza je ponekad samo izuzetak.
Plućna mikrovaskularna citologija. Primljeno 30. marta, prihvaćeno 6. oktobra. Perdriel 74 Buenos Aires, Argentina. Embolija plodne vode nesumnjivo je jedno od najopasnijih stanja trudnoće, uglavnom zbog teškoća u dijagnozi.
- koje se povećavaju tokom dubokog udisaja;
- , tokom kojeg može proći sputum s krvlju (ako je došlo do krvarenja u plućima);
- opadanje krvni pritisak (u težim slučajevima - ispod 90 i 40 mm Hg);
- brz (100 otkucaja u minuti) slab puls;
- hladan ljepljiv znoj;
- bljedilo, sivi ton kože;
- tijela do 38 ° C;
- gubitak svijesti;
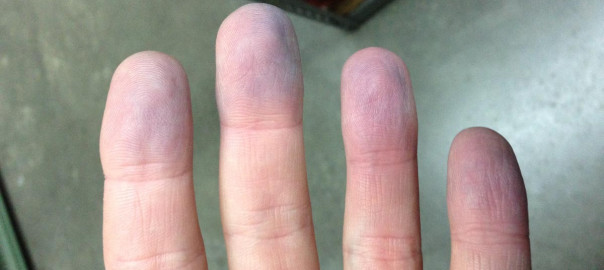
- cijanoza kože.
Ako pacijent sa plućnom embolijom ne dobije hitan slučaj zdravstvena zaštitatada može nastupiti smrt.
Šta je embolija plodne vode?
To se ne može spriječiti i teško je predvidjeti hoće li se i kada to dogoditi. To se može dogoditi za vrijeme porođaja ili ubrzo nakon rođenja, i vaginalni i carski rez. Anotična tečnost embola razvija se naglo i brzo i teško ga je dijagnosticirati.
Važno je da se embolija plodne vode rijetko javlja i da je često tijekom porođaja da dio plodne vode ili embriona ostane u krvožilnom sistemu majke bez ove vrste odgovora. Obično se embolija amnionske tečnosti javlja u dvofaznom odgovoru.
 Simptomi PE mogu jako podsjećati na infarkt miokarda, upalu pluća. U nekim slučajevima, ako trombembolija nije otkrivena, razvija se hronična tromboembolijska plućna hipertenzija (povećani pritisak u plućnoj arteriji). Manifestira se kao otežano disanje tokom fizička aktivnost, slabost, umor.
Simptomi PE mogu jako podsjećati na infarkt miokarda, upalu pluća. U nekim slučajevima, ako trombembolija nije otkrivena, razvija se hronična tromboembolijska plućna hipertenzija (povećani pritisak u plućnoj arteriji). Manifestira se kao otežano disanje tokom fizička aktivnost, slabost, umor.
Karakterizira ga respiratorna insuficijencija i srčani zastoj. Većina smrtnih slučajeva uzrokovanih embolijom amnionske tečnosti dogodi se u ovoj prvoj fazi. Poznata je kao hemoragična faza, u kojoj majka obilno krvari na mjestu fiksacije posteljice ili carskim rezom, ako postoji.
Koji su znakovi i simptomi embolije plodne vode?
Iznenadna otežano disanje Plućni edem Iznenadni pad krvnog pritiska Nagli zatajenje cirkulacije Difuzna intravaskularna koagulacija Promjena mentalnog stanja poput anksioznosti Mučnina ili povraćanje Jezevi Povećani rad srca Putalni distres Napadi.
Kako se liječi amnionska tečnost
Liječenje embolije plodne vode u potpunosti podržava, što znači da ne postoji poseban način da se to spriječi ili poništi.Moguće komplikacije TELA:
- srčani zastoj i iznenadna smrt;
- infarkt pluća sa kasnijim razvojem upalnog procesa (upala pluća);
- (upala pleure - film vezivnog tkiva koji pokriva pluća i postavlja unutrašnjost grudnog koša);
- recidiv - trombembolija se može ponavljati, a rizik od smrti pacijenta je također visok.
Kako utvrditi vjerovatnoću plućne embolije prije pregleda?
Tromboemboliji obično nedostaje jasan očigledan razlog... Simptomi koji se javljaju kod PE mogu se javiti u mnogim drugim stanjima. Stoga se pacijentima ne dijagnosticira uvijek na vrijeme i započnu liječenje.Trenutno su razvijene posebne skale za procjenu vjerovatnoće pojave PE u pacijenta.
Šta uzrokuje emboliju plodne vode?
Tretman se zasniva na upravljanju pojedinačnim simptomima kako se pojave. Većini pacijenata potrebna je višestruka transfuzija krvi, plazme i trombocita. U nekim slučajevima je potrebna histerektomija da bi se zaustavilo krvarenje. Tačan mehanizam koji uzrokuje emboliju plodne vode nije poznat.
Novija istraživanja sugeriraju da amnionska tečnost vjerovatno sadrži komponente koje pokreću upalni odgovor i aktiviraju koagulaciju u majčinim plućima i krvnim sudovima. Embolije plodne vode su rijetke, što otežava prepoznavanje faktora rizika.
Ženevska skala (revidirana):
| Potpiši | Poeni |
| Asimetrični edem nogu, bol kod palpiranja duž vena. | 4 boda |
Pokazatelji otkucaja srca:
|
|
| Bol u nozi na jednoj strani. | 3 boda |
| duboke vene i povijest plućne embolije. | 3 boda |
| Krv u ispljuvku. | 2 boda |
| Prisustvo malignog tumora. | 2 boda |
| Ozljede i operacije pretrpljene tokom posljednjih mjesec dana. | 2 boda |
| Pacijent je stariji od 65 godina. | 1 bod |
Tumačenje rezultata:
- 11 bodova ili više - velika vjerovatnoća PE;
- 4-10 bodova - prosječna vjerovatnoća;
- 3 boda ili manje- mala verovatnoća.
| Potpiši | Poeni |
| Nakon procjene svih simptoma i razmatranja različitih mogućnosti dijagnoze, liječnik je zaključio da je plućna embolija najvjerovatnija. | 3 boda |
| Prisustvo duboke venske tromboze. | 3 boda |
| Puls je veći od 100 otkucaja u minuti. | 1,5 bodova |
| Nedavna operacija ili produženi odmor u krevetu. | 1,5 bodova |
| Istorija duboke venske tromboze i tromboembolije plućne arterije. | 1,5 bodova |
| Krv u ispljuvku. | 1 bod |
| Prisustvo raka. | 1 bod |
Tumačenje rezultata prema trostepenoj šemi:
- 7 bodova ili više - velika vjerovatnoća PE;
- 2-6 bodova - prosječna vjerovatnoća;
- 0-1 bodova - mala verovatnoća.
- 4 boda ili više - velika vjerovatnoća;
- do 4 boda - mala verovatnoća.
Dijagnostika plućne embolije
Studije koje se koriste za dijagnozu plućne embolije:| Naslov studije | Opis |
| Elektrokardiografija () | Elektrokardiografija je snimanje električnih impulsa koji se javljaju tokom rada srca, u obliku krivulje. Tokom EKG-a mogu se otkriti sljedeće promjene: Neke studije sugeriraju nekoliko faktora koji mogu biti povezani sa povećanim rizikom od embolije plodne vode. Napredna starost majke Problemi s posteljicom, kao što su previa placente ili abrupcija posteljice. Višeplodna trudnoća. Lijekovi ili postupci za poticanje porođaja. Operativni porođaj, kao što je carski rez, porođaj pincetom ili akušerskim vakuumom. Genetski faktori.
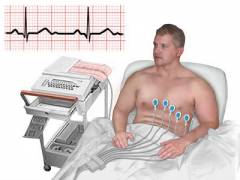 Slične promjene mogu se otkriti i kod drugih bolesti, na primjer, kod upale pluća i tijekom teškog napada bronhijalne astme. Slične promjene mogu se otkriti i kod drugih bolesti, na primjer, kod upale pluća i tijekom teškog napada bronhijalne astme. Ponekad na elektrokardiogramu pacijenta sa plućnom embolijom uopće nema patoloških promjena. Kada se to dogodi, dio tog krvnog ugruška ili krvnog ugruška u tkivima može puknuti i na kraju putovati do plućnih arterija. U ovom trenutku dolazi do plućne embolije, gdje su vam u opasnosti celo zdravlje i život. Da bismo to spriječili, moramo znati simptome plućne embolije i tako biti u mogućnosti započeti liječenje što je prije moguće. Plućna embolija može biti uzrokovana sekundarnom pojavom ili uslijed određenih faktora rizika. Na primjer, kao što je gore spomenuto, moglo bi biti nuspojava slaba cirkulacija, a slaba cirkulacija može biti posljedica prekomjerne konzumacije slane hrane. Tada pronalazimo hranjenje, cirkulaciju, stvaranje tromba, odvajanje i sidrenje u plućnim arterijama. I sve, uzimanje previše soli, normalni stres. |
| prsa | Znakovi koji se mogu otkriti na radiografijama: |
| Kompjuterska tomografija (CT) | 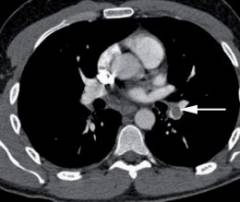 Ako se sumnja na plućnu emboliju, radi se spiralna CT angiografija. Pacijentu se ubrizgava intravensko kontrastno sredstvo i skenira. Pomoću ove metode možete precizno odrediti mjesto krvnog ugruška i zahvaćene grane plućne arterije. Ako se sumnja na plućnu emboliju, radi se spiralna CT angiografija. Pacijentu se ubrizgava intravensko kontrastno sredstvo i skenira. Pomoću ove metode možete precizno odrediti mjesto krvnog ugruška i zahvaćene grane plućne arterije. |
| Snimanje magnetnom rezonancom (MRI) | Studija pomaže u vizualizaciji grana plućne arterije i otkrivanju tromba. |
| Angiopulmonografija | 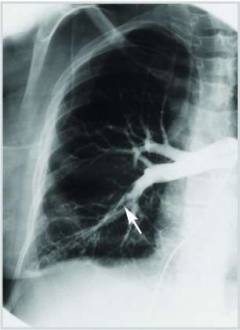 Rendgenska studija kontrasta, tokom koje se otopina kontrastnog sredstva ubrizgava u plućnu arteriju. Plućna angiografija se smatra "zlatnim standardom" u dijagnozi plućne embolije. Slike prikazuju posude umrljane kontrastom, a jedna od njih naglo se prekida - na ovom mjestu nalazi se krvni ugrušak. Rendgenska studija kontrasta, tokom koje se otopina kontrastnog sredstva ubrizgava u plućnu arteriju. Plućna angiografija se smatra "zlatnim standardom" u dijagnozi plućne embolije. Slike prikazuju posude umrljane kontrastom, a jedna od njih naglo se prekida - na ovom mjestu nalazi se krvni ugrušak. |
| (ehokardiografija) | Znakovi koji se mogu otkriti ultrazvučnim pregledom srca: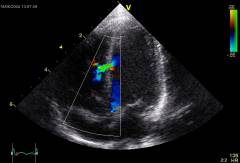 |
| Ultrazvuk vena | 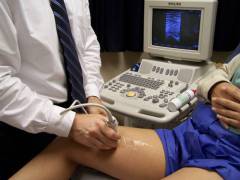 Ultrazvučno snimanje vena pomaže u identificiranju žile koja je postala izvor tromboembolije. Ako je potrebno, može se nadopuniti Doppler ultrazvukom, koji pomaže u procjeni intenziteta krvotoka. Ultrazvučno snimanje vena pomaže u identificiranju žile koja je postala izvor tromboembolije. Ako je potrebno, može se nadopuniti Doppler ultrazvukom, koji pomaže u procjeni intenziteta krvotoka. Ako liječnik pritisne ultrazvučnu sondu na venu, ali ona se ne sruši, to je znak da se u njenom lumenu nalazi krvni ugrušak. |
| Scintigrafija | Ako se sumnja na plućnu tromboemboliju, radi se ventilacijsko-perfuzijska scintigrafija.
Scintigrafija identificira područja pluća koja primaju zrak, ali s oštećenim protokom krvi. |
| Određivanje nivoa d-dimera |  D-dimer je tvar koja nastaje tijekom razgradnje fibrina (protein koji igra ključnu ulogu u procesu zgrušavanja krvi). Povećanje nivoa d-dimera u krvi ukazuje na nedavno stvaranje krvnih ugrušaka. D-dimer je tvar koja nastaje tijekom razgradnje fibrina (protein koji igra ključnu ulogu u procesu zgrušavanja krvi). Povećanje nivoa d-dimera u krvi ukazuje na nedavno stvaranje krvnih ugrušaka. Povećanje nivoa d-dimera otkriveno je u 90% pacijenata sa PE. Ali nalazi se i kod brojnih drugih bolesti. Stoga se ne možemo pouzdati samo u rezultate ove studije. Da bismo znali da imamo plućnu emboliju, možemo sagledati različite simptome koje možemo zamisliti. Više je ili manje važno to vidjeti i uvijek trebate završiti savjetovanje liječnika da biste ga pažljivo proučili. Ponekad je teško dijagnosticirati simptome, kada su izolirani, jer ponekad ne uzrokuju nikakve simptome dok se ne pojave u zadnji trenutak. Simptomi plućne embolije - disanjeKad je klip mali, obično ne uzrokuje simptome, ali u većini slučajeva mogu se javiti slučajevi gušenja. Ovo može biti jedina manifestacija ako se plućni infarkt ne postigne. Ako je razina d-dimera u krvi u granicama normale, to često omogućava isključivanje plućne embolije. |
Liječenje
Pacijenta s plućnom embolijom treba odmah smjestiti na odjel intenzivne njege (jedinica intenzivne njege). Za cijelo vrijeme liječenja neophodno je striktno pridržavanje odmora u krevetu kako bi se spriječile komplikacije.Liječenje lijekovima za plućnu emboliju
| Droga | Opis | Primena i doziranje |
| Lijekovi koji smanjuju zgrušavanje krvi Simptomi plućne embolije - DoloresBol u disanju, posebno kada morate duboko disati, osjetite probadajući ili oštar bol u području grudi. Ovo je područje pleuritisa koje boli. Simptomi plućne embolije - slabost Progresivna slabost koja se može pogoršati. Simptomi plućne embolije - nervni kašalj
|
||
| Natrijum heparin (natrijum heparin) | Heparin je supstanca koja nastaje u ljudskom tijelu i drugim sisavcima. Inhibira enzim trombin koji igra važnu ulogu u procesu zgrušavanja krvi. | Odmah se intravenozno ubrizgava 5000 - 10000 IU heparina. Zatim - kapanje od 1000-1500 jedinica na sat. Tok tretmana je 5-10 dana. |
| Nadroparin kalcijum (fraxiparin) | Heparin male molekularne težine, koji se dobija iz crijevne sluznice svinja. Suzbija proces zgrušavanja krvi, a djeluje i protuupalno te suzbija imunološki sistem. | Tok tretmana je 5-10 dana. |
| Enoxaparin natrijum | Heparin male molekularne težine. | 0,5-0,8 ml ubrizgava se supkutano 2 puta dnevno. Tok tretmana je 5-10 dana. |
| Warfarin | Lijek koji inhibira sintezu u jetri proteina neophodnih za zgrušavanje krvi. Propisuje se paralelno s heparinskim preparatima drugog dana liječenja. | Obrazac za puštanje: Tablete od 2,5 mg (0,0025 g). Doziranje: U prva 1-2 dana varfarin se propisuje u dozi od 10 mg jednom dnevno. Tada se doza smanjuje na 5-7,5 mg jednom dnevno. Tok tretmana je 3-6 mjeseci. |
| Fondaparinux | Sintetički lijek... Suzbija funkciju supstanci koje učestvuju u procesu zgrušavanja krvi. Ponekad se koristi za liječenje plućne embolije. | |
| Trombolitici (lijekovi koji otapaju krvne ugruške) |
||
| Streptokinaza | Streptokinaza se dobija iz β-hemolitička grupa streptokokusaC... Aktivira enzim plazmin koji razgrađuje krvne ugruške. Streptokinaza ne djeluje samo na površinu tromba, već i prodire u njega. Najaktivniji protiv nedavno formiranih krvnih ugrušaka. | Shema 1. Primjenjuje se intravenozno kao otopina u dozi od 1,5 miliona IU (međunarodne jedinice) tokom 2 sata. U ovom trenutku, primjena heparina je zaustavljena. Shema 2. Simptomi plućne embolije - cijanoza
Grupa rizika za plućnu embolijuPostoji niz pacijenata koji su u rizičnoj skupini. Oni su, naravno, povezani sa uzrocima, ali se također šire u krug koji moramo uzeti u obzir. Ugrožena plućna embolija - operacija abdomena ili donjeg ekstremiteta ili povredaDok je za opću anesteziju potrebna opća anestezija, ako traje više od 30 minuta, izravno postoji rizik od patnje od plućne embolije zbog agresivnosti operacije.
|
| Urokinaza | Lijek koji se dobiva iz kulture ljudskih ćelija bubrega. Aktivira enzim plazmin koji razgrađuje krvne ugruške. Za razliku od streptokinaze, rijetko izaziva alergijske reakcije. | Shema 1. Primjenjuje se intravenozno u obliku otopine u dozi od 3 miliona IU tokom 2 sata. U ovom trenutku, primjena heparina je zaustavljena. Shema 2.
|
| Alteplaza | Lijek koji se dobija iz ljudskog tkiva. Aktivira enzim plazmin koji uništava krvni ugrušak. Ne posjeduje antigena svojstva, stoga ne uzrokuje alergijske reakcije i može se ponovo koristiti. Djeluje na površini i unutar krvnog ugruška. | Shema 1. Unesite 100 mg lijeka u roku od 2 sata. Shema 2. |
Aktivnosti za masivnu plućnu emboliju
- Otkazivanje Srca... Izvodi se kardiopulmonalna reanimacija (indirektna masaža srca, umjetna ventilacija pluća, defibrilacija).
- Hipoksija(nizak sadržaj kiseonika u tijelu) kao rezultat respiratorne insuficijencije. Izvodi se terapija kiseonikom - pacijent udiše gasnu smešu obogaćenu kiseonikom (40% -70%). Dostavlja se kroz masku ili kroz kateter umetnut u nos.
- Teška respiratorna distres i teška hipoksija... Izvodi se umjetna ventilacija pluća.
- Hipotenzija (snižavanje krvnog pritiska)... Pacijentu se injektira intravenozno kroz kapalicu različitih oblika fiziološke otopine... Koriste lijekove koji uzrokuju suženje vaskularnog lumena i povišenje krvnog pritiska: dopamin, dobutamin, adrenalin.
Hirurško liječenje plućne embolije
Indikacije za hirurški tretman kod plućne embolije:- masivna tromboembolija;
- pogoršanje stanja pacijenta, uprkos kontinuiranom konzervativnom liječenju;
- tromboembolija same plućne arterije ili njenih velikih grana;
- oštro ograničenje protoka krvi u pluća, praćeno kršenjem opće cirkulacije;
- hronična rekurentna plućna embolija;
- naglo smanjenje krvnog pritiska;
 Vrste operacija za plućnu tromboemboliju:
Vrste operacija za plućnu tromboemboliju:- Embolectomy - uklanjanje embolusa. Ova operacija se izvodi u većini slučajeva sa akutnom plućnom embolijom.
- Trombendarterektomija - uklanjanje unutrašnjeg zida arterije sa zakačenom pločicom. Koristi se za hroničnu plućnu emboliju.
Često se kod PE, kao rezultat povećanog pritiska u plućnoj arteriji, protežu desna komora i trikuspidalni zalistak. U ovom slučaju, kirurg dodatno izvodi operaciju srca - plastiku trikuspidalnog zaliska.
Instaliranje cava filtera
 Kava filter - ovo je posebna mreža koja se ugrađuje u lumen donje šuplje vene. Otkinuti fragmenti krvnih ugrušaka ne mogu proći kroz njega, doći do srca i plućne arterije. Dakle, kava filter je mjera prevencije PE.
Kava filter - ovo je posebna mreža koja se ugrađuje u lumen donje šuplje vene. Otkinuti fragmenti krvnih ugrušaka ne mogu proći kroz njega, doći do srca i plućne arterije. Dakle, kava filter je mjera prevencije PE. Instalacija kava filtra može se izvršiti kada je plućna embolija već nastupila ili unaprijed. Ovo je endovaskularna intervencija - za njeno izvođenje ne trebate rez na koži. Liječnik probija kožu i uvodi poseban kateter kroz vratnu venu (na vratu), subklavijsku venu (u ključnoj kosti) ili veću venu safenu (u bedru).
Obično se intervencija izvodi u laganoj anesteziji, dok pacijent ne osjeća bol ili nelagodu. Instaliranje kava filtra traje oko sat vremena. Hirurg prolazi kateter kroz vene i nakon što dođe do željenog mjesta, u lumen vene umetne mrežicu koja se odmah ispravlja i fiksira. Kateter se zatim uklanja. Na mjestu intervencije ne postavljaju se šavovi. Pacijentu se propisuje odmor u krevetu 1-2 dana.
Prevencija
Prevencija plućne embolije ovisi o stanju pacijenta:| Stanje / bolest | Preventivne akcije |
| Pacijenti koji su dugo na odmoru u krevetu (mlađi od 40 godina, koji nemaju faktore rizika za PE). |
|
|
|
| Pacijenti stariji od 40 godina koji su operisani i imaju jedan ili više faktora rizika. |
|
| Fraktura butne kosti |
|
| Operacije kod žena za maligne tumore reproduktivnog sistema. |
|
| Operacije na organima mokraćnog sistema. |
|
| Srčani udar. |
|
| Operacije na organima grudnog koša. |
|
| Operacije na mozgu i kičmenoj moždini. |
|
| Moždani udar. |
|
Kakva je prognoza?
- 24% pacijenata s plućnom embolijom umire u roku od godinu dana.
- 30% pacijenata kod kojih plućna embolija nije otkrivena, a pravovremeno liječenje nije provedeno, umire u roku od godinu dana.
- Uz ponovljenu tromboemboliju, 45% pacijenata umire.
- Glavni uzroci smrti u prva dva tjedna nakon pojave PE bili su komplikacije kardiovaskularnog sistema i upala pluća.
Dodatni simptomi uključuju ortostatsku vrtoglavicu i nesvjesticu.
Masivna embolija može se pojaviti sa zastojem srca (posebno s elektromehaničkom disocijacijom) ili šokom.
Klinička slika može biti atipična, tj. uočiti neobjašnjivu otežano disanje i hipotenziju ili samo nesvjesticu.
Emboliju treba razmotriti kod svih pacijenata sa odgovarajućim faktorima rizika ili klinički dokazanom dijagnozom tromboze.
Ponavljajuća se embolija ponekad javlja kod pacijenata sa hroničnom plućnom hipertenzijom ili progresivnim zatajivanjem desnih komora srca.
Simptomi i znaci plućne embolije
- Pregledom se otkrivaju tahikardija i tahipneja te se utvrđuje ortostatska hipotenzija (u slučaju povećanja venskog pulsa).
- Primjećuju se znakovi povišenog pritiska u desnim komorama i razvoja cor plućnog pluća (pojačani venski puls s talasom a, trikuspidalni povratni protok krvi, peristernalno ispupčenje, III ton desne komore, glasno zatvaranje kvržica plućne arterije s cijepanjem II tona, obrnuti protok krvi u plućnoj arteriji).
- Cijanoza ukazuje na značajnu emboliju.
- Fizičkim pregledom otkriva se trljanje pleure (može biti privremeno) ili izljev.
- Na donjim ekstremitetima ponekad se pronađe očigledan tromboflebitis.
- Stanje može biti praćeno subfebrilnom groznicom (iznad 37,5 ° C), znakovima istovremene hronične opstruktivne plućne bolesti.
Uzroci plućne embolije
Najčešće su zbog tromboze donji udovi mnogo veći od gornjih udova.
Prognoza kod pacijenata s plućnom embolijom uvelike varira ovisno o početnom stanju. Generalno, dalji tok je gori u slučaju masivne embolije; nepovoljni prognostički faktori uključuju:
- hipotenzija;
- hipoksija;
- eKG promjene (sa izuzetkom nespecifičnih promjena T talasa).
Plućna embolija: metode istraživanja
Opšte metode istraživanja
- Analiza plinova arterijske krvi.
Uobičajeni rezultati ispitivanja ne isključuju plućnu emboliju. 4P, 0g uvijek prati masivnu emboliju. Ostale promjene uključuju blagu respiratornu alkalozu i iP, C0 (zbog tahipneje) i metaboličku acidozu (šok II faze).
Karakteristična je sinusna tahikardija sa ili bez nespecifičnih promjena u ST segmentima i T talasu u prednjim prsnim odvodima. Klasični znakovi plućne žlijezde, poput S, GHir, unutrašnje odstupanje električne osi srca ili RBBB, javljaju se samo kod masivne embolije. AF je rjeđi.
- Radiografija.
RTG je često normalan ili praktički nepromijenjen, čak i sa teškim respiratorna insuficijencijasugerira emboliju. Manje su karakteristična žarišta iscrpljenosti plućnog uzorka, uzdignuta kupola dijafragme na odgovarajućoj strani, mali pleuralni izljev, klinaste sjene s bazom na pleuri, subsegmentalni atelektazi ili širenje proksimalnih plućnih arterija.
- Opšti i biohemijski test krvi.
Rezultati su nespecifični. U rasporedu opšta analiza krv se susreće s neutrofilnom leukocitozom, aktivnost CPK se lagano povećava, dolazi do povećanja troponina, ponekad se povećava nivo bilirubina.
- EchoCG i transezofagealna ehografija.
Neosjetljivi su za dijagnozu, međutim omogućavaju isključenje drugih uzroka hipotenzije i povišenog pritiska u desnoj strani: dijelovi srca (na primjer, tamponada, infarkt desne komore). U slučaju embolije otkrivaju se dilatacija desne komore i opća hipokinezija (bez oštećenja vrha srca - znak McConnella). Rjeđe se tromb nalazi u plućnoj arteriji.
Posebne metode istraživanja
D-dimer:
- Visoko osjetljiva, ali nespecifična metoda.
- Korisno za izuzeće plućne embolije.
- Na rezultate utječe starije doba, trudnoća, trauma, operativni zahvat, maligni tumori i upale.
Ventilacijska perfuzijska scintigrafija pluća:
Scintigrafija plućne perfuzije indicirana je za sve pacijente sa sumnjom na emboliju. Zajedničko izvođenje ventilacijske scintigrafije (udisanje ksenona Xe133) povećava specifičnost određivanja područja korespondencije i neusklađenosti ventilacije i perfuzije. Istovremene bolesti pluća komplikuju tumačenje rezultata.
- Scintigram koji odgovara normi isključuje masivnu emboliju.
- Slike s promjenama dijele se na rezultate male, umjerene i velike vjerovatnoće:
- scintigram velike vjerovatnoće, obično zbog embolije, ali mogući su lažno pozitivni rezultati (manjina);
- slike male vjerovatnoće, s malim kliničkim sumnjama na emboliju, šalju se u potragu za drugim uzrocima uočenih simptoma;
- ako postoji dobar razlog za sumnju na plućnu emboliju i dobije se scintigram male do umjerene vjerovatnoće, idite na alternativne metode istraživanje.
Utvrđivanje osnovnog uzroka plućne embolije
- Ultrazvuk dubokih vena donjih ekstremiteta.
- Ultrazvuk trbušne i karličnih organa (latentni maligni proces / masa u karličnoj šupljini).
- CT abdomena i karlice.
- Skrining za nasljedne bolesti s povećanim zgrušavanjem krvi (npr. Proteini C i S, antitrombin III, faktor Vimw, itd.).
- Određivanje autoimunih antitela (antikardiolipin, antinuklearna antitela).
- Biopsija sumnjivih limfnih čvorova ili masa.
Kompjuterizovana tomografija angiopulmonografija
- Preporučuje se kao prva linija snimanja pluća kod pacijenata sa nemasivnom plućnom embolijom.
- Metoda direktno vizualizira embolije, kao i moguće parenhimske bolesti, što omogućava iznošenje alternativnog objašnjenja simptoma.
- Osetljivost i specifičnost su prilično visoki (\u003e 90%) za plućne lobarne arterije, a nešto niži za segmentne i subsegmentalne plućne arterije.
- Ako se pomoću CT angiopulmonografije dobiju pozitivni dijagnostički rezultati, daljnja ispitivanja nisu potrebna.
- Negativan rezultat na CT angiopulmonografiji u slučaju umjerene ili velike vjerovatnoće plućne embolije zahtjeva daljnju dijagnostičku pretragu.
Ultrazvučni postupak
- Ne pruža dovoljno pouzdane rezultate.
- Smatra se sekundarnom studijom, djeluje kao pomoćna metoda.
- Studije ishoda bolesti pokazale su da se treba smatrati sigurnim da se ne primjenjuje antikoagulantna terapija kod pacijenata sa negativnom CT angiopulmonografijom i ultrazvukom ako postoje dokazi o umjerenoj ili maloj vjerovatnoći embolije na ventilacijskoj perfuzijskoj scintigrafiji.
Angiografija pluća
Metoda se smatra zlatnim standardom:
- Primijenjen je za pacijente kod kojih se dijagnoza embolije ne može neinvazivno uspostaviti. Slike prikazuju nagli prekid plovila ili očite nedostatke punjenja.
- Smrtnost u invazivnim istraživanjima iznosi 0,5%.
- U područje vidljivog kvara punjenja kroz kateter možete provesti kateter ili vodič i pokušati uništiti ugrušak i vratiti prohodnost posude.
- Nakon angiografije, kateter se predlaže za direktnu trombolizu u zahvaćenoj arteriji.
- Kod pacijenata sa hipotenzijom, radioaktivno kontrastno sredstvo pospješuje sistemsku vazodilataciju i kardiovaskularni kolaps.
Magnetska rezonanca angiografija pluća
- Prema preliminarnim studijama, rezultati su usporedivi s plućnom angiografijom.
- Omogućava simultanu procjenu funkcije srčanih komora
Plućna embolija: taktike liječenja
Stabilizacija stanja pacijenta:
- Liječenje plućne embolije kod pacijenta provodi se dok se ne uspostavi drugačija dijagnoza.
- Svakih 15 minuta snimaju se otkucaji srca, puls, krvni pritisak, frekvencija disanja, stalno se vrši pulsna oksimetrija i srčani nadzor. Treba provjeriti svu opremu za reanimaciju.
Pristupite venama i započnite intravenska primjena tečnosti (kristaloidi ili koloidi).
Da bi se ispravila hipoksija, maksimalni udio kiseonika u inhalacijskoj smjesi dovodi se kroz masku. Mehanička ventilacija može biti potrebna u slučaju ozbiljne slabosti pacijenta (potrebno je čuvati se kardiovaskularnog kolapsa nakon uvođenja sedativa za intubaciju dušnika).
Svim pacijentima s visokim ili umjerenim rizikom od plućne embolije propisani su LMWH ili UFH dok se dijagnoza ne potvrdi. Metaanalize brojnih kliničkih ispitivanja pokazale su da su LMWH superiorniji od UFH jer smanjuju smrtnost i komplikacije krvarenja. Doze se određuju prema obrascu lijekovi određena medicinska ustanova.
Ako postoje znakovi nestabilne hemodinamike (sistemska hipotenzija, simptomi zatajenja desnog srca) ili srčanog zastoja, na stanje pacijenta može pozitivno utjecati tromboliza izvedena rTAP-om ili streptokinazom (prema režimu UTI).
Anestezija:U nekih je pacijenata ublažavanje bola moguće primjenom oralnog NSAID-a.
Analgezija sa opijatima koristi se oprezno, a lijekovi iz ove skupine uzrokuju vazodilataciju, što povećava hipotenziju. Ovi se lijekovi primjenjuju polako (1-2 mg diamorfina10 intravenski). Smanjenje krvnog pritiska korigira se infuzijom koloida. Preporučuje se izbjegavanje intramuskularnih injekcija (antikoagulantna terapija i moguća tromboliza).
Istraživanje radi utvrđivanja tačne dijagnoze.
Antikoagulantna terapija.
Varfarin se propisuje pacijentima sa potvrđenom dijagnozom. Period terapije ovim lijekom trebao bi se djelomično preklapati sa fazom upotrebe LMWH / UFH, tako da vrijednost MHO ostaje unutar terapijskog opsega. U većini slučajeva MHO se održava na nivou 2-3.
Tipično trajanje antikoagulantne terapije:
- 4-6 sedmica u prisustvu privremenog faktora rizika;
- 3 mjeseca prvi put u idiopatskim slučajevima;
- najmanje 6 mjeseci u ostalim slučajevima;
- ako se primijete recidivi ili predispozicija za trombo-emboličke komplikacije (na primjer, antifosfolipidni sindrom), možda će biti potrebna doživotna antikoagulantna terapija (s višim ciljnim nivoom MHO iznad 3).
Srčani udar
- Masivna plućna embolija može se manifestovati kao zastoj srca uz elektromehaničku disocijaciju. Potrebno je isključiti druge uzroke elektromehaničke disocijacije.
- Kompresija grudnog koša ponekad pomaže da se ugrušak razbije i kreće distalno, čime se u određenoj mjeri obnavlja srčani ritam.
- Ako postoje ozbiljni osnovi za pretpostaviti plućnu emboliju i ako nema apsolutnih kontraindikacija za trombolizu, daje se rekombinantni TAP (doze su slične onima koje se koriste za MMI-lST, maksimalna se smatra 50 mg, nakon čega se koristi heparin).
- Ako se obnovi srčani volumen, pacijent se uputi na plućnu angiografiju ili se u plućnu arteriju uvede kateter kako bi se mehanički uništio embolus.
Hipotenzija
- Akutni porast plućno-vaskularnog otpora dovodi do dilatacije desne komore i preopterećenja pritiskom, što mehanički remeti punjenje i funkciju lijeve komore.Pacijenti moraju stvoriti veći pritisak punjenja desnog srca od normalnog, ali preopterećenje tekućinom može pogoršati stanje.
- Prije antikoagulantne terapije, kateterizira se unutrašnja vratna vena, koja se po potrebi koristi za pristup.
- U slučaju niskog krvnog pritiska, vrši se infuzija koloida (na primjer, 500 ml hemasela odmah).
- Ako hipotenzija potraje, potreban je invazivni nadzor i / ili inotropna podrška. U takvoj situaciji venski puls prilično loše odražava pritisak punjenja lijevog srca. Epinefrin je preferirani inotropni lijek.
- Femoralno-femoralna umjetna cirkulacija koristi se za održavanje kardiovaskularne aktivnosti prije trombolize i hirurške embolektomije.
- U bolesnika s hipotenzijom angiopulmonografija je rizična jer kontrast može izazvati sistemsku vazodilataciju i kardiovaskularni kolaps.
Plućna embolektomija
- Uz odgovarajuće vještine, embolektomija igra posebnu ulogu u liječenju pacijenata u šoku koji imaju kontraindikacije za trombolizu, ali im je potrebna inotropna podrška.
- Izvodi se perkutano u angiografskoj operacionoj sali pomoću odgovarajuće opreme ili hirurški pomoću aparata za srce-pluća.
- Perkutane manipulacije mogu se kombinirati s perifernom ili centralnom trombolizom.
- Potreban je pravovremeni savjet stručnjaka. Najbolji se rezultati postižu ako se operacija izvede prije razvoja kardiogenog šoka.
- Prije torakotomije, poželjno je dobiti rentgensku potvrdu mjesta i veličine embolija.
- Mortalitet je 25-30%.
Filter za donju šuplju venu (cava filter)
- Koriste se rijetko, jer se smrtnost u bliskoj i dugoročnoj perspektivi samo malo smanjuje.
- Filteri se instaliraju perkutano; ako je moguće, pacijenti i dalje primaju antikoagulantnu terapiju, koja sprečava daljnje stvaranje tromba.
- U većini slučajeva postavlja se infrarenapno (mrežasti filter u obliku ptičjeg gnijezda), međutim koriste se i suprarenalni filteri (kišobran Greenfield filter).
- Indikacije za implantaciju kava filtera:
- antikoagulantna terapija je kontraindicirana, npr. kontinuirano krvarenje, trombocitopenija izazvana heparinom, planirana intenzivna hemoterapija;
- nedostatak efekta antikoagulantne terapije, uprkos tekućem liječenju;
- na primjer, profilaksa kod visoko rizičnih pacijenata s porastom venska tromboza, ozbiljna plućna hipertenzija.

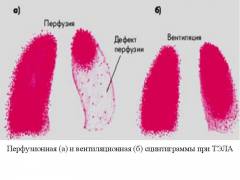 Sadržaj informacija ove metode je 90%. Koristi se u slučajevima kada pacijent ima kontraindikacije za računarsku tomografiju.
Sadržaj informacija ove metode je 90%. Koristi se u slučajevima kada pacijent ima kontraindikacije za računarsku tomografiju.