Čo je nebezpečné a ako sa lieči pľúcna embólia? Pľúcna embólia je závažné ochorenie s vysokou úmrtnosťou.
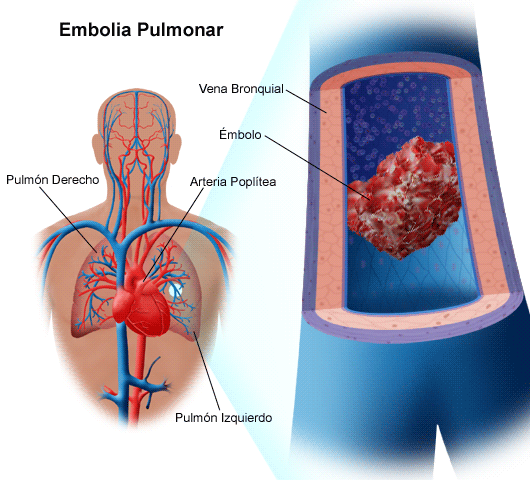
Pľúcna embólia (PE) - život ohrozujúci stav, pri ktorom dochádza k upchatiu pľúcnej tepny alebo jej vetiev embolus - kúsok, ktorý sa zvyčajne tvorí v žilách panvy alebo dolných končatín.
Niektoré fakty o pľúcnej embólii:
- PE nie je nezávislé ochorenie - je to komplikácia trombózy žíl (najčastejšie dolných končatín, ale všeobecne sa môže fragment trombu dostať do pľúcnej tepny z ktorejkoľvek žily).
- PE je treťou najčastejšou príčinou smrti (druhá po cievnej mozgovej príhode a srdcových ochoreniach).
- V USA je každoročne hlásených približne 650 000 prípadov pľúcnej embólie a 350 000 úmrtí s tým spojených.
- Táto patológia sa radí medzi všetky príčiny smrti starších ľudí.
- Prevalencia pľúcnej embólie na svete je 1 prípad na 1 000 ľudí ročne.
- 70% pacientov, ktorí zomreli na pľúcnu embóliu, nebolo diagnostikovaných včas.
- Asi 32% pacientov s pľúcnou embóliou zomiera.
- 10% pacientov zomrie v priebehu prvej hodiny po objavení sa tohto stavu.
- Pri včasnej liečbe sa úmrtnosť na pľúcnu embóliu výrazne zníži - až o 8%.
Vlastnosti štruktúry obehového systému
V ľudskom tele existujú dva kruhy krvného obehu - veľké i malé:- Veľký kruh krvného obehu začína najväčšou tepnou v tele - aortou. Nesie arteriálnu, okysličenú krv z ľavej srdcovej komory do orgánov. Po celej dĺžke aorty vydáva vetvy a v dolnej časti je rozdelená na dve iliakálne artérie, ktoré dodávajú krv do panvovej oblasti a nôh. Krv, chudobná na kyslík a nasýtená oxidom uhličitým (žilová krv), sa zhromažďuje z orgánov do žilových ciev, ktoré postupne spájajú a vytvárajú horné (zhromažďujú krv z hornej časti tela) a dolné (zhromažďujú krv z dolnej časti tela) duté žily. Vtekajú do pravej predsiene.
- Malý kruh krvného obehuzačína od pravej komory, ktorá prijíma krv z pravej predsiene. Pľúcna tepna z nej odchádza - prenáša žilovú krv do pľúc. V pľúcnych alveolách venózna krv vydáva oxid uhličitý, je nasýtená kyslíkom a mení sa na arteriálne. Vracia sa do ľavej predsiene cez štyri pľúcne žily, ktoré do nej prúdia. Potom krv z predsiene vstupuje do ľavej komory a do systémového obehu.
Normálne sa v žilách neustále tvoria mikrotromby, ale rýchlo sa zničia. Existuje jemné dynamické vyváženie. Ak dôjde k jeho porušeniu, na žilovej stene začne rásť trombus. Postupom času sa stáva voľnejším a mobilnejším. Jeho fragment sa odlomí a začne migrovať s krvným obehom.
Embólia pľúcneho nádoru: zaznamenané dva prípady. Dýchavičnosť a hypoxémia u pacienta s rakovinou môžu mať niekoľko príčin, vrátane infekcie, tromboembolizmu, metastáz a pľúcneho poškodenia vyvolaného liekmi. Uvádzame 47-ročnú ženu s rakovinou prsníka a 70-ročného muža s rakovinou močového mechúra, ktorí boli hospitalizovaní pre dýchavičnosť, hypoxémiu a pľúcnu hypertenziu. Filmový perfúzny scintigram bol veľmi podozrivý pre ženský tromboembolizmus. Muž zomrel 16 hodín po požití a post mortem vyšetrením sa zistila prítomnosť nádorových buniek v pľúcnej vaskulatúre.
Pri tromboembolizme pľúcnej tepny sa oddelený fragment trombu dostane najskôr do pravej predsiene pozdĺž dolnej dutej žily, potom z nej vstúpi do pravej komory a odtiaľ do pľúcnej tepny. Podľa priemeru embólia upcháva buď samotnú tepnu, alebo jednu z jej vetiev (väčšie alebo menšie).
Príčiny pľúcnej embólie
Existuje veľa príčin pľúcnej embólie, ale všetky vedú k jednej z troch porúch (alebo naraz):- stagnácia krvi v žilách - čím pomalšie preteká, tým vyššia je pravdepodobnosť vzniku krvnej zrazeniny;
- zvýšené zrážanie krvi;
- zápal žilovej steny - prispieva tiež k tvorbe krvných zrazenín.
Existuje však veľa faktorov, z ktorých každý zvyšuje pravdepodobnosť tohto stavu:
Poraďte sa s vami, aby ste zistili, čo sa s vami deje. Rádiológia môže vylúčiť lymfangitídu a intersticiálne ochorenie, aj keď v mnohých prípadoch môžu existovať spolu. U pacientov s pľúcnou embóliou a angiografia nie je ani citlivá, ani špecifická a iba u 2 z 15 pacientov sa sledovalo oneskorenie a prerušenie prietoku preukázané v artériách tretieho až piateho rádu 11. Pľúcna angiografia použitá v prvom prípade sa robila s prihliadnutím na vysokú klinickú pravdepodobnosť embólie pacienta. a absencia viacvrstvového tomografu, čo zvyšuje pravdepodobnosť diagnostikovania trombotickej pľúcnej embólie u tejto skupiny pacientov.
| Porušenie | Príčiny |
| Stagnácia krvi v žilách |  |
| Predĺžená imobilizácia - súčasne je narušená práca kardiovaskulárneho systému, dochádza k žilovému prekrveniu, zvyšuje sa riziko vzniku krvných zrazenín a pľúcnej embólie. |  |
| Zvýšená zrážanlivosť krvi |   |
| Zvýšená viskozita krvi, v dôsledku čoho je narušený prietok krvi a zvyšuje sa riziko vzniku krvných zrazenín. |  |
| Poškodenie cievnej steny | 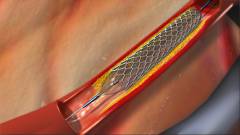 |
Čo sa stane v tele s pľúcnou embóliou?
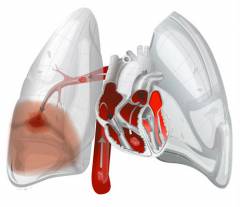 V dôsledku upchatia prietoku krvi stúpa tlak v pľúcnej tepne. Niekedy sa môže zvýšiť veľmi silno - v dôsledku toho sa zaťaženie pravej komory srdca prudko zvyšuje, akútne zlyhanie srdca... Môže to viesť k smrti pacienta.
V dôsledku upchatia prietoku krvi stúpa tlak v pľúcnej tepne. Niekedy sa môže zvýšiť veľmi silno - v dôsledku toho sa zaťaženie pravej komory srdca prudko zvyšuje, akútne zlyhanie srdca... Môže to viesť k smrti pacienta. Pravá komora je rozšírená a do ľavej nie je dodané dostatočné množstvo krvi. Z tohto dôvodu klesá krvný tlak. Pravdepodobnosť závažných komplikácií je vysoká. Čím väčšia je nádoba blokovaná embóliou, tým sú tieto porušenia výraznejšie.
Túto metódu autori odporúčajú poznamenať, že v niektorých prípadoch môže byť vaskulárna cytológia „kontaminovaná“ malígnymi bunkami z pečene, ak nie je katéter zapojený, a boli hlásené niektoré falošné pozitívne nálezy kvôli hojnej prítomnosti megakaryocytov, ktoré by mohli byť zamenené. Diagnóza bola v prvom prípade zlyhania u pacientky s anamnézou rakoviny prsníka, miernej pľúcnej hypertenzie, hypoxémie, bez radiačnej choroby, miernej, mikroangiopatickej hemolytická anémia, invázia kostnej drene šírením nádoru scintigrafiou s vysokou pravdepodobnosťou šablóny. Charakteristická a negatívna arteriografia, potvrdená posmrtnou biopsiou v druhom prípade.
Pri PE je narušený prietok krvi do pľúc, takže celé telo začne pociťovať nedostatok kyslíka. Frekvencia a hĺbka dýchania sa zväčšujú reflexom a lúmen priedušiek sa zužuje.
Príznaky pľúcnej embólie
Lekári často označujú pľúcnu embóliu za „veľkého maskovača“. Neexistujú žiadne príznaky, ktoré by jednoznačne poukazovali na tento stav. Všetky prejavy PE, ktoré je možné zistiť pri vyšetrení pacienta, sa často vyskytujú u iných chorôb. Závažnosť symptómov nemusí vždy zodpovedať závažnosti lézie. Napríklad, keď je blokovaná veľká vetva pľúcnej tepny, môže byť pacient narušený iba miernym dýchavičnosťou a keď sa embólia dostane do malej cievy, môže dôjsť k silnej bolesti na hrudníku.Hlavné príznaky PE:
Záverom možno povedať, že mikroembolizmus nádoru je veľmi zriedkavá a diagnostikovaná posmrtná komplikácia. Malo by byť podozrenie na pacientov s anamnézou rakoviny a akútnej alebo subakútnej dýchavičnosti s pľúcnou hypertenziou alebo bez nej alebo s podozrením na embóliu, u ktorých nemôžete potvrdiť svoj trombotický pôvod. Súčet klinicky suspektnej pľúcnej scintigrafie plus charakteristika a môže viesť rovnako, hoci sa dá potvrdiť vaskulárnou alebo cytológiou pľúcnou biopsiou, diagnóza je niekedy iba výnimkou.
Pľúcna mikrovaskulárna cytológia. Prijaté 30. marca, prijaté 6. októbra. Perdriel 74 Buenos Aires, Argentína. Embólia z plodovej vody je nepochybne jedným z najnebezpečnejších tehotenských stavov, hlavne kvôli obtiažnosti diagnostiky.
- ktoré sa zvyšujú počas hlbokého nádychu;
- , počas ktorého môže prechádzať spút s krvou (ak sa v pľúcach vyskytlo krvácanie);
- pokles krvný tlak (v závažných prípadoch - pod 90 a 40 mm Hg);
- rýchly (100 úderov za minútu) slabý pulz;
- studený lepkavý pot;
- bledosť, sivý tón pleti;
- telesá do 38 ° C;
- strata vedomia;
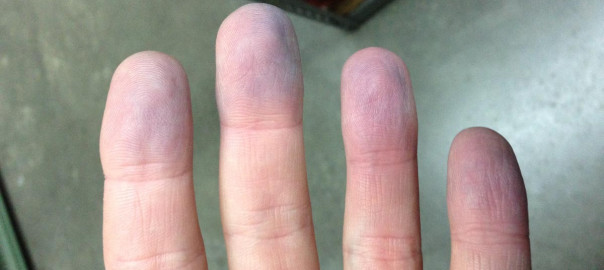
- cyanóza kože.
Ak pacient s pľúcnou embóliou nedostane urgentný stav zdravotná starostlivosťpotom môže dôjsť k smrti.
Čo je to embólia z plodovej vody?
Tomu sa nedá zabrániť a je ťažké predvídať, kedy a kedy. Môže sa to stať počas pôrodu alebo krátko po narodení, a to pri vaginálnom aj cisárskom pôrode. Amnotická tekutina embólie sa vyvíja náhle a rýchlo a je ťažké ju diagnostikovať.
Je dôležité, aby sa embólia z plodovej vody vyskytla zriedka a že je bežné, že počas pôrodu ostane plodová voda alebo embryo v obehovom systéme matky bez tohto typu odpovede. Zvyčajne sa embólia z plodovej vody vyskytuje v dvojfázovej reakcii.
 Príznaky PE môžu výrazne pripomínať infarkt myokardu, zápal pľúc. V niektorých prípadoch, ak nebol zistený tromboembolizmus, sa vyvíja chronická tromboembolická pľúcna hypertenzia (zvýšený tlak v pľúcnej tepne). Prejavuje sa to ako dýchavičnosť počas fyzická aktivita, slabosť, únava.
Príznaky PE môžu výrazne pripomínať infarkt myokardu, zápal pľúc. V niektorých prípadoch, ak nebol zistený tromboembolizmus, sa vyvíja chronická tromboembolická pľúcna hypertenzia (zvýšený tlak v pľúcnej tepne). Prejavuje sa to ako dýchavičnosť počas fyzická aktivita, slabosť, únava.
Je charakterizovaná zlyhaním dýchania a zástavou srdca. K väčšine úmrtí spôsobených embóliou plodovej vody dochádza počas tejto prvej fázy. Je známa ako hemoragická fáza a v tejto fáze matka silno krváca v mieste fixácie placenty alebo prípadne cisárskym rezom.
Aké sú príznaky a príznaky embólie z plodovej vody?
Náhla dýchavičnosť Pľúcny edém Náhly pokles krvného tlaku Náhle obehové zlyhanie Difúzna intravaskulárna koagulácia Zmena duševného stavu, ako je úzkosť Nevoľnosť alebo zvracanie Zimnica Zvýšená srdcová frekvencia Fetálne ťažkosti Záchvaty.
Ako sa lieči plodová voda
Liečba embólia z plodovej vody je plne podporná, čo znamená, že neexistuje žiadny konkrétny spôsob, ako jej zabrániť alebo ju zvrátiť.Možné komplikácie TELA:
- zástava srdca a náhla smrť;
- infarkt pľúc s následným vývojom zápalového procesu (zápal pľúc);
- (zápal pohrudnice - film spojivového tkaniva, ktorý pokrýva pľúca a lemuje vnútro hrudníka);
- relaps - môže sa znovu vyskytnúť tromboembolizmus a riziko smrti pacienta je tiež vysoké.
Ako zistiť pravdepodobnosť pľúcnej embólie pred vyšetrením?
Tromboembolizmus zvyčajne nemá jasno zjavný dôvod... Príznaky, ktoré sa vyskytujú pri PE, sa môžu vyskytnúť v mnohých ďalších podmienkach. Preto nie sú pacienti vždy diagnostikovaní včas a začnú s liečbou.V súčasnosti boli vyvinuté špeciálne stupnice na hodnotenie pravdepodobnosti PE u pacienta.
Čo spôsobuje embóliu plodovej vody?
Liečba je založená na zvládnutí jednotlivých príznakov, keď sa objavia. Väčšina pacientov vyžaduje viacnásobné transfúzie krvi, plazmy a krvných doštičiek. V niektorých prípadoch je na zastavenie krvácania nevyhnutná hysterektómia. Presný mechanizmus, ktorý spôsobuje embóliu plodovej vody, nie je známy.
Novšie výskumy naznačujú, že plodová voda pravdepodobne obsahuje zložky, ktoré spôsobujú zápalovú odpoveď a aktivujú koaguláciu v pľúcach a krvných cievach matky. Embólie z plodovej vody sú zriedkavé, čo sťažuje identifikáciu rizikových faktorov.
Ženevská mierka (revidovaná):
| Podpísať | Body |
| Asymetrický edém nôh, bolestivosť pri palpácii pozdĺž žíl. | 4 body |
Indikátory srdcového rytmu:
|
|
| Bolesť v nohe na jednej strane. | 3 body |
| hlboké žily a pľúcna embólia v anamnéze. | 3 body |
| Krv v spúte. | 2 body |
| Prítomnosť malígneho nádoru. | 2 body |
| Zranenia a operácie utrpené počas minulého mesiaca. | 2 body |
| Pacient má viac ako 65 rokov. | 1 bod |
Interpretácia výsledkov:
- 11 a viac bodov - vysoká pravdepodobnosť PE;
- 4-10 bodov - priemerná pravdepodobnosť;
- 3 body alebo menej- nízka pravdepodobnosť.
| Podpísať | Body |
| Po vyhodnotení všetkých príznakov a zvážení rôznych možností diagnostiky lekár dospel k záveru, že pľúcna embólia je najpravdepodobnejšia. | 3 body |
| Prítomnosť hlbokej žilovej trombózy. | 3 body |
| Tep je viac ako 100 úderov za minútu. | 1,5 bodu |
| Nedávna operácia alebo predĺžený odpočinok v posteli. | 1,5 bodu |
| Anamnéza hlbokej žilovej trombózy a pľúcnej embólie. | 1,5 bodu |
| Krv v spúte. | 1 bod |
| Prítomnosť rakoviny. | 1 bod |
Interpretácia výsledkov podľa trojstupňovej schémy:
- 7 a viac bodov - vysoká pravdepodobnosť PE;
- 2-6 bodov - priemerná pravdepodobnosť;
- 0-1 bodov - nízka pravdepodobnosť.
- 4 a viac bodov - vysoká pravdepodobnosť;
- až 4 body - nízka pravdepodobnosť.
Diagnostika pľúcnej embólie
Štúdie, ktoré sa používajú na diagnostiku pľúcnej embólie:| Názov štúdie | Popis |
| Elektrokardiografia () | Elektrokardiografia je záznam elektrických impulzov, ktoré sa vyskytujú počas práce srdca, vo forme krivky. Počas EKG je možné zistiť nasledujúce zmeny: Niektoré štúdie naznačujú niekoľko faktorov, ktoré môžu súvisieť so zvýšeným rizikom embólie z plodovej vody. Pokročilý vek matky Problémy s placentou, ako je placenta previa alebo odtrhnutie placenty. Viacpočetné tehotenstvo. Lieky alebo postupy na vyvolanie pôrodu. Chirurgický pôrod, ako je cisársky rez, pôrod kliešťami alebo pôrodníckou prísavkou. Genetické faktory.
 Podobné zmeny možno zistiť aj pri iných ochoreniach, napríklad pri zápale pľúc a pri silnom záchvate bronchiálnej astmy. Podobné zmeny možno zistiť aj pri iných ochoreniach, napríklad pri zápale pľúc a pri silnom záchvate bronchiálnej astmy. Niekedy na elektrokardiograme pacienta s pľúcnou embóliou nie sú vôbec žiadne patologické zmeny. Keď k tomu dôjde, časť tejto krvnej zrazeniny alebo krvnej zrazeniny v tkanivách môže prasknúť a nakoniec putovať do pľúcnych tepien. V tomto okamihu dôjde k pľúcnej embólii, pri ktorej je ohrozené vaše zdravie a celý život. Aby sme tomu zabránili, musíme poznať príznaky pľúcnej embólie, a byť tak schopní zahájiť liečbu čo najskôr. Pľúcna embólia môže byť sekundárna alebo môže byť dôsledkom určitých rizikových faktorov. Napríklad, ako už bolo spomenuté vyššie, mohlo by to byť vedľajší účinok zlý obeh a zlý obeh môže byť spôsobený nadmernou konzumáciou slaných jedál. Potom nájdeme kŕmenie, cirkuláciu, tvorbu trombov, oddelenie a ukotvenie v pľúcnych tepnách. A všetko, príliš veľa soli a normálny stres. |
| hrudník | Známky, ktoré možno zistiť na röntgenových snímkach: |
| Počítačová tomografia (CT) | 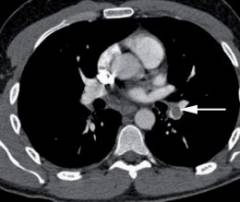 Ak existuje podozrenie na pľúcnu embóliu, vykoná sa špirálová CT angiografia. Pacientovi sa injekčne podá intravenózne kontrastné činidlo a naskenuje sa. Pomocou tejto metódy môžete presne určiť umiestnenie krvnej zrazeniny a postihnutej vetvy pľúcnej tepny. Ak existuje podozrenie na pľúcnu embóliu, vykoná sa špirálová CT angiografia. Pacientovi sa injekčne podá intravenózne kontrastné činidlo a naskenuje sa. Pomocou tejto metódy môžete presne určiť umiestnenie krvnej zrazeniny a postihnutej vetvy pľúcnej tepny. |
| Zobrazovanie magnetickou rezonanciou (MRI) | Štúdia pomáha vizualizovať vetvy pľúcnej tepny a zistiť trombus. |
| Angiopulmonografia | 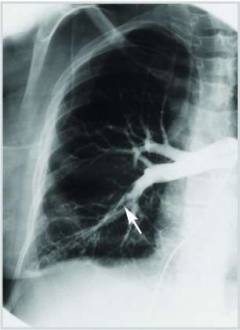 Röntgenová kontrastná štúdia, počas ktorej sa do pľúcnej tepny vstrekuje roztok kontrastnej látky. Pľúcna angiografia sa považuje za „zlatý štandard“ v diagnostike pľúcnej embólie. Na obrázkoch sú kontrastne zafarbené cievy a jedna z nich sa náhle odlomí - na tomto mieste je krvná zrazenina. Röntgenová kontrastná štúdia, počas ktorej sa do pľúcnej tepny vstrekuje roztok kontrastnej látky. Pľúcna angiografia sa považuje za „zlatý štandard“ v diagnostike pľúcnej embólie. Na obrázkoch sú kontrastne zafarbené cievy a jedna z nich sa náhle odlomí - na tomto mieste je krvná zrazenina. |
| (echokardiografia) | Známky, ktoré je možné zistiť ultrazvukovým vyšetrením srdca: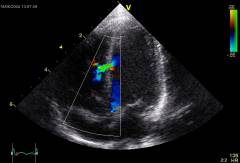 |
| Ultrazvuk žíl | 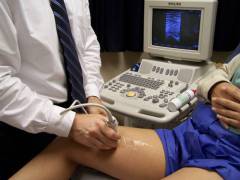 Ultrazvukové vyšetrenie žíl pomáha identifikovať cievu, ktorá sa stala zdrojom tromboembólie. V prípade potreby je možné ho doplniť Dopplerovským ultrazvukom, ktorý pomáha posúdiť intenzitu prietoku krvi. Ultrazvukové vyšetrenie žíl pomáha identifikovať cievu, ktorá sa stala zdrojom tromboembólie. V prípade potreby je možné ho doplniť Dopplerovským ultrazvukom, ktorý pomáha posúdiť intenzitu prietoku krvi. Ak lekár stlačí ultrazvukovú sondu na žilu, ale nezrúti sa, potom je to známka toho, že v jej lúmene je krvná zrazenina. |
| Scintigrafia | Ak existuje podozrenie na pľúcnu embóliu, vykoná sa scintigrafia vetrania a perfúzie.
Scintigrafia identifikuje oblasti pľúc, ktoré dostávajú vzduch, ale so zhoršeným prietokom krvi. |
| Stanovenie hladiny d-dimérov |  D-dimér je látka, ktorá vzniká pri odbúravaní fibrínu (bielkoviny, ktorá hrá kľúčovú úlohu v procese zrážania krvi). Zvýšenie hladiny d-dimérov v krvi naznačuje nedávnu tvorbu krvných zrazenín. D-dimér je látka, ktorá vzniká pri odbúravaní fibrínu (bielkoviny, ktorá hrá kľúčovú úlohu v procese zrážania krvi). Zvýšenie hladiny d-dimérov v krvi naznačuje nedávnu tvorbu krvných zrazenín. Zvýšenie hladiny d-dimérov sa zistilo u 90% pacientov s PE. Nachádza sa ale aj v rade ďalších chorôb. Preto sa nemožno spoliehať iba na výsledky tejto štúdie. Aby sme vedeli, že máme pľúcnu embóliu, môžeme sa pozrieť na rôzne príznaky, ktoré si dokážeme predstaviť. Je viac-menej dôležité vidieť a vždy je potrebné ukončiť konzultáciu s lekárom, aby ste si ju dôkladne preštudovali. Niekedy je ťažké diagnostikovať príznaky, ktoré sa dajú diagnostikovať, pretože niekedy nespôsobujú žiadne príznaky, kým sa neobjavia na poslednú chvíľu. Príznaky pľúcnej embólie - dýchanieAk je piest malý, zvyčajne nespôsobuje príznaky, ale vo väčšine prípadov sa môže udusiť. Toto môže byť jediný prejav, ak sa nedosiahne pľúcny infarkt. Ak je hladina d-dimérov v krvi v normálnom rozmedzí, potom to často umožňuje vylúčiť pľúcny tromboembolizmus. |
Liečba
Pacient s pľúcnou embóliou by mal byť okamžite prijatý na jednotku intenzívnej starostlivosti (jednotka intenzívnej starostlivosti). Po celú dobu liečby je nevyhnutné prísne dodržiavať odpočinok v posteli, aby sa zabránilo komplikáciám.Liečba pľúcnej embólie liekom
| Droga | Popis | Aplikácia a dávkovanie |
| Lieky, ktoré znižujú zrážanie krvi Príznaky pľúcnej embólie - DoloresBolesť pri dýchaní, najmä keď musíte zhlboka dýchať, pocítiť bodavú alebo ostrú bolesť v oblasti hrudníka. Toto je oblasť pohrudnice, ktorá bolí. Príznaky pľúcnej embólie - slabosť Progresívna slabosť, ktorá sa môže zhoršovať. Príznaky pľúcnej embólie - nervový kašeľ
|
||
| Heparín sodný (heparín sodný) | Heparín je látka, ktorá sa tvorí v ľudskom tele a iných cicavcoch. Inhibuje enzým trombín, ktorý hrá dôležitú úlohu v procese zrážania krvi. | Okamžite intravenózne injikujte 5 000 - 10 000 IU heparínu. Potom - kvapkajte rýchlosťou 1 000 - 1 500 jednotiek za hodinu. Priebeh liečby je 5-10 dní. |
| Vápnik nadroparínu (Fraxiparin) | Nízkomolekulárny heparín, ktorý sa získava z črevnej sliznice ošípaných. Potláča proces zrážania krvi, má tiež protizápalový účinok a potláča imunitný systém. | Priebeh liečby je 5-10 dní. |
| Enoxaparín sodný | Nízkomolekulárny heparín. | 0,5-0,8 ml sa injikuje subkutánne 2 krát denne. Priebeh liečby je 5-10 dní. |
| Warfarín | Liek, ktorý inhibuje syntézu proteínov v pečeni potrebných na zrážanie krvi. Je predpísaný paralelne s heparínovými prípravkami 2. deň liečby. | Uvoľnite formulár: Tablety s obsahom 2,5 mg (0,0025 g). Dávkovanie: Počas prvých 1 - 2 dní sa warfarín predpisuje v dávke 10 mg jedenkrát denne. Potom sa dávka zníži na 5-7,5 mg jedenkrát denne. Priebeh liečby je 3-6 mesiacov. |
| Fondaparinux | Syntetická droga. Potláča funkciu látok, ktoré sa podieľajú na procese zrážania krvi. Niekedy sa používa na liečbu pľúcnej embólie. | |
| Trombolytiká (lieky, ktoré rozpúšťajú krvné zrazeniny) |
||
| Streptokináza | Streptokináza sa získava z skupina β-hemolytických streptokokovC.... Aktivuje enzým plazmín, ktorý štiepi krvné zrazeniny. Streptokináza pôsobí nielen na povrch trombu, ale aj do neho preniká. Najaktívnejší proti nedávno vytvoreným krvným zrazeninám. | Schéma 1. Podáva sa intravenózne ako roztok v dávke 1,5 milióna IU (medzinárodné jednotky) počas 2 hodín. V tomto okamihu sa podávanie heparínu zastaví. Schéma 2. Príznaky pľúcnej embólie - cyanóza
Riziková skupina pre pľúcnu embóliuExistuje niekoľko pacientov, ktorí sú v rizikovej skupine. Súvisia samozrejme s príčinami, ale rozširujú sa tiež do kruhu, ktorý musíme brať do úvahy. Ohrozená pľúcna embólia - operácia brucha alebo dolnej končatiny alebo úrazZatiaľ čo celková anestézia vyžaduje celkovú anestéziu, ak trvá viac ako 30 minút, je priamo ohrozená pľúcnou embóliou v dôsledku agresivity operácie.
|
| Urokináza | Liečivo, ktoré sa získava z kultúry ľudských obličkových buniek. Aktivuje enzým plazmín, ktorý ničí krvné zrazeniny. Na rozdiel od streptokinázy spôsobuje zriedka alergické reakcie. | Schéma 1. Podáva sa intravenózne ako roztok v dávke 3 milióny IU počas 2 hodín. V tomto okamihu sa podávanie heparínu zastaví. Schéma 2.
|
| Alteplaza | Liečivo, ktoré sa získava z ľudského tkaniva. Aktivuje enzým plazmín, ktorý ničí krvnú zrazeninu. Nemá antigénne vlastnosti, preto nespôsobuje alergické reakcie a je možné ich znovu použiť. Pôsobí na povrchu a vo vnútri krvnej zrazeniny. | Schéma 1. Zadajte 100 mg lieku do 2 hodín. Schéma 2. |
Činnosti zamerané na masívnu pľúcnu embóliu
- Zástava srdca... Vykonáva sa kardiopulmonálna resuscitácia (nepriama masáž srdca, umelá ventilácia pľúc, defibrilácia).
- Hypoxia(nízky obsah kyslíka v tele) v dôsledku zlyhania dýchania. Vykonáva sa kyslíková terapia - pacient vdychuje plynovú zmes obohatenú kyslíkom (40% - 70%). Dodáva sa cez masku alebo cez katéter zavedený do nosa.
- Ťažké dýchacie ťažkosti a ťažká hypoxia... Vykonáva sa umelá ventilácia pľúc.
- Hypotenzia (zníženie krvného tlaku)... Pacientovi sa injekčne podávajú kvapkadlom rôzne soľné roztoky. Používajú lieky, ktoré spôsobujú zúženie lúmenu krvných ciev a zvýšenie krvného tlaku: dopamín, dobutamín, adrenalín.
Chirurgická liečba pľúcnej embólie
Indikácie pre chirurgická liečba pri pľúcnej embólii:- masívny tromboembolizmus;
- zhoršenie stavu pacienta napriek prebiehajúcej konzervatívnej liečbe;
- tromboembolizmus samotnej pľúcnej tepny alebo jej veľkých vetiev;
- prudké obmedzenie prietoku krvi do pľúc sprevádzané porušením všeobecného obehu;
- chronická recidivujúca pľúcna embólia;
- prudké zníženie krvného tlaku;
 Druhy operácií na pľúcnu embóliu:
Druhy operácií na pľúcnu embóliu:- Embolektómia - odstránenie embólia. Táto operácia sa vykonáva vo väčšine prípadov s akútnou pľúcnou embóliou.
- Trombendarterektómia - odstránenie vnútornej steny tepny s pripevnenou plaketou. Používa sa na chronickú pľúcnu embóliu.
Často sa pri PE v dôsledku zvýšeného tlaku v pľúcnej tepne natiahne pravá komora a trikuspidálna chlopňa. V tomto prípade chirurg dodatočne vykoná operáciu srdca - plast trikuspidálnej chlopne.
Inštalácia filtra cava
 Kava filter - toto je špeciálna sieťovina, ktorá je inštalovaná v lúmene dolnej dutej žily. Odtrhnuté úlomky krvných zrazenín nemôžu cez ňu prechádzať, dostať sa do srdca a pľúcnej tepny. Filter kava je teda mierou prevencie PE.
Kava filter - toto je špeciálna sieťovina, ktorá je inštalovaná v lúmene dolnej dutej žily. Odtrhnuté úlomky krvných zrazenín nemôžu cez ňu prechádzať, dostať sa do srdca a pľúcnej tepny. Filter kava je teda mierou prevencie PE. Inštalácia filtra cava sa môže vykonať, keď už došlo k pľúcnej embólii, alebo vopred. Toto je endovaskulárna intervencia - na jej vykonanie nemusíte robiť rez na koži. Lekár urobí punkciu na koži a zavedie špeciálny katéter cez jugulárnu žilu (na krku), podklíčkovú žilu (do klavikuly) alebo väčšiu safenálnu žilu (do stehna).
Intervencia sa zvyčajne vykonáva v ľahkej anestézii, zatiaľ čo pacient nepociťuje bolesť ani nepohodlie. Inštalácia filtra kava trvá asi hodinu. Chirurg vedie katéter cez žily a po dosiahnutí požadovaného miesta vloží do priesvitu žily sieťku, ktorá sa okamžite narovná a zafixuje. Potom sa katéter odstráni. V mieste zásahu sa neaplikujú žiadne stehy. Pacientovi je predpísaný odpočinok v posteli po dobu 1-2 dní.
Prevencia
Prevencia pľúcnej embólie závisí od stavu pacienta:| Stav / choroba | Preventívne opatrenia |
| Pacienti, ktorí boli dlho na lôžku (do 40 rokov, u ktorých neexistujú žiadne rizikové faktory pre PE). |
|
|
|
| Pacienti nad 40 rokov, ktorí podstúpili operáciu a majú jeden alebo viac rizikových faktorov. |
|
| Zlomenina stehnovej kosti |
|
| Operácie zhubných nádorov reprodukčného systému u žien. |
|
| Operácie na orgánoch močového systému. |
|
| Infarkt. |
|
| Operácie na orgánoch hrudníka. |
|
| Operácie mozgu a miechy. |
|
| Mŕtvica. |
|
Aká je prognóza?
- 24% pacientov s pľúcnou embóliou zomrie do jedného roka.
- 30% pacientov, u ktorých nebola zistená pľúcna embólia a nebola vykonaná včasná liečba, do roka zomrie.
- Pri opakovanom tromboembolizme zomiera 45% pacientov.
- Hlavnými príčinami úmrtia v prvých dvoch týždňoch po nástupe PE sú komplikácie z kardiovaskulárneho systému a zápal pľúc.
Medzi ďalšie príznaky patria ortostatické závraty a mdloby.
Môže sa vyskytnúť masívna embólia so zástavou srdca (najmä s elektromechanickou disociáciou) alebo šokom.
Klinický obraz môže byť atypický, t.j. pozorujte nevysvetliteľnú dýchavičnosť a hypotenziu alebo iba mdloby.
U všetkých pacientov s vhodnými rizikovými faktormi alebo klinicky dokázanou diagnózou trombózy je potrebné vziať do úvahy embóliu.
U pacientov s chronickou pľúcnou hypertenziou alebo s progresívnym zlyhávaním pravých komôr srdca sa niekedy objavuje recidíva.
Príznaky a príznaky pľúcnej embólie
- Vyšetrením sa zistí tachykardia a tachypnoe. Stanoví sa ortostatická hypotenzia (v prípade zvýšenia venózneho pulzu).
- Pozorujú sa príznaky zvýšenia tlaku v pravých komorách a vývoja cor pulmonale (zvýšený venózny pulz s vlnou a, trikuspidálny reverzný prietok krvi, peristernal vydutie, III tón pravej komory, hlasné uzavretie hrbolčekov pľúcnej tepny s rozdelením II tónu, reverzný prietok krvi v pľúcnej tepne).
- Cyanóza naznačuje významnú embóliu.
- Fyzikálne vyšetrenie zistí pleurálne trenie (môže byť dočasné) alebo výpotok.
- Na dolných končatinách sa niekedy vyskytuje zjavná tromboflebitída.
- Tento stav môže byť sprevádzaný subfebrilnou horúčkou (nad 37,5 ° C), známkami sprievodnej chronickej obštrukčnej choroby pľúc.
Pľúcna embólia spôsobuje
Najčastejšie sú v dôsledku trombózy dolné končatiny oveľa väčšie ako horné končatiny.
Prognóza u pacientov s pľúcnou embóliou sa veľmi líši v závislosti od počiatočného stavu. Všeobecne je ďalší priebeh horší v prípade masívnej embólie; nepriaznivé prognostické faktory zahŕňajú:
- hypotenzia;
- hypoxia;
- zmeny EKG (s výnimkou nešpecifických zmien T vlny).
Pľúcna embólia: výskumné metódy
Všeobecné metódy výskumu
- Analýza arteriálnych krvných plynov.
Normálne výsledky testu nevylučujú pľúcnu embóliu. 4P, 0 g vždy sprevádza masívnu embóliu. Medzi ďalšie zmeny patrí mierna respiračná alkalóza a iP, C0 (kvôli tachypnoe) a metabolická acidóza (šok II. Stupňa).
Charakteristická je sínusová tachykardia s alebo bez nešpecifických zmien v segmentoch ST a vĺn T v predných elektródach hrudníka. Klasické príznaky cor pulmonale, ako sú S, GHir, odchýlka elektrickej osi srdca smerom dovnútra alebo RBBB, sa vyskytujú iba pri masívnej embólii. AF je menej častý.
- Rádiografia.
Röntgen je často normálny alebo takmer nezmenený, dokonca aj pri závažnom respiračnom zlyhaní, čo naznačuje embóliu. Menej charakteristické sú ohniská vyčerpania pľúcneho obrazca, vyvýšená kupola bránice na zodpovedajúcej strane, malý pleurálny výpotok, klinovité tiene so základňou v pohrudnici, subsegmentárne atelektázy alebo expanzia proximálnych pľúcnych tepien.
- Všeobecný a biochemický krvný test.
Výsledky sú nešpecifické. V nasadenom všeobecná analýza krv sa stretávajú s neutrofilnou leukocytózou, aktivita CPK sa mierne zvyšuje, dochádza k zvýšeniu troponínov, niekedy sa zvyšuje hladina bilirubínu.
- EchoCG a transesofageálna echografia.
Nie sú citliví na diagnostiku, umožňujú však vylúčiť ďalšie príčiny hypotenzie a zvýšeného tlaku v pravých častiach srdca (napríklad tamponáda, infarkt pravej komory). V prípade embólie sa odhalí dilatácia pravej komory a všeobecná hypokinéza (bez postihnutia vrcholu srdca - McConnellov znak). Menej často sa trombus nachádza v pľúcnej tepne.
Špeciálne výskumné metódy
D-dimér:
- Vysoko citlivá, ale nešpecifická metóda.
- Užitočné na vylúčenie pľúcnej embólie.
- Výsledky sú ovplyvnené starší vek, tehotenstvo, úrazy, chirurgické zákroky, zhubné nádory a zápaly.
Scintigrafia pľúcnej perfúzie pľúc:
Scintigrafia pľúcnej perfúzie je indikovaná u všetkých pacientov s podozrením na embóliu. Spoločný výkon ventilačnej scintigrafie (inhalácia xenónu Xe133) zvyšuje špecifickosť určovania oblastí korešpondencie a nesúladu ventilácie a perfúzie. Sprievodné pľúcne choroby komplikujú interpretáciu výsledkov.
- Scintigram zodpovedajúci norme vylučuje masívnu embóliu.
- Obrázky so zmenami sú rozdelené na výsledky s nízkou, strednou a vysokou pravdepodobnosťou:
- scintigram s vysokou pravdepodobnosťou, zvyčajne v dôsledku embólie, ale sú možné falošne pozitívne výsledky (menšina);
- obrazy s nízkou pravdepodobnosťou a s malými klinickými podozreniami na embóliu sa posielajú na hľadanie ďalších príčin pozorovaných príznakov;
- ak existuje dobrý dôvod na podozrenie na pľúcnu embóliu a je získaný scintigram s nízkou až strednou pravdepodobnosťou, choďte na alternatívne metódy výskum.
Zistenie hlavnej príčiny pľúcnej embólie
- Ultrazvuk hlbokých žíl dolných končatín.
- Ultrazvuk brušnej a panvové orgány (latentný malígny proces / tvorba hmoty v panvovej dutine).
- CT vyšetrenie brucha a panvy.
- Skríning dedičných chorôb so zvýšenou zrážanlivosťou krvi (napr. Proteín C a S, antitrombín III, faktor Vimw atď.).
- Stanovenie autoimunitných protilátok (antikardiolipín, antinukleárne protilátky).
- Biopsia podozrivých lymfatických uzlín alebo hmôt.
Angiopulmonografia počítačovou tomografiou
- Odporúča sa ako prvá línia zobrazovania pľúc u pacientov s nemasívnou pľúcnou embóliou.
- Metóda priamo vizualizuje embólie, ako aj možné ochorenia parenchýmu, čo umožňuje predložiť alternatívne vysvetlenie symptómov.
- Citlivosť a špecificita sú pomerne vysoké (\u003e 90%) pre pľúcne lobárne artérie a mierne nižšie pre segmentové a subsegmentálne pľúcne artérie.
- Ak sa pomocou CT angiopulmonografie získajú pozitívne diagnostické výsledky, ďalšie štúdie sa nevyžadujú.
- Negatívny výsledok na CT angiopulmonografii v prípade strednej alebo vysokej pravdepodobnosti pľúcnej embólie si vyžaduje ďalšie diagnostické vyšetrenie.
Ultrazvuková procedúra
- Neposkytuje dostatočne spoľahlivé výsledky.
- Považuje sa za sekundárne štúdium, pôsobí ako pomocná metóda.
- Štúdie o výsledkoch ochorenia ukázali, že je potrebné považovať za bezpečné nepodávať antikoagulačnú liečbu pacientom s negatívnou CT angiopulmonografiou a ultrazvukom, ak existujú dôkazy o strednej alebo nízkej pravdepodobnosti embólie pri perfúznej scintigrafii dýchania.
Angiografia pľúc
Metóda sa považuje za zlatý štandard:
- Je indikovaný u pacientov, u ktorých nie je možné diagnostikovať embóliu neinvazívne. Na snímkach sú náhle prerušené cievy alebo zjavné chyby plnenia.
- Úmrtnosť pri invazívnom výskume je 0,5%.
- V oblasti viditeľného defektu výplne môžete katétrom alebo vedením viesť katéter a pokúsiť sa zničiť zrazeninu a obnoviť priechodnosť cievy.
- Po angiografii sa navrhuje, aby sa katéter používal na priamu trombolýzu postihnutej tepny.
- U pacientov s hypotenziou podporuje röntgenové kontrastné činidlo systémovú vazodilatáciu a kardiovaskulárny kolaps.
Angiografia pľúc magnetickou rezonanciou
- Podľa predbežných štúdií sú výsledky porovnateľné s pľúcnou angiografiou.
- Umožňuje vám súčasne posúdiť funkciu srdcových komôr
Pľúcna embólia: taktika liečby
Stabilizácia stavu pacienta:
- Liečba pľúcnej embólie u pacienta sa vykonáva až do stanovenia inej diagnózy.
- Každých 15 minút sa zaznamenáva srdcová frekvencia, pulz, krvný tlak, dychová frekvencia, neustále sa vykonáva pulzná oxymetria a monitorovanie srdca. Mali by ste skontrolovať všetko resuscitačné vybavenie.
Získajte venózny prístup a začnite intravenózne podanie kvapaliny (kryštaloidy alebo koloidy).
Na korekciu hypoxie sa cez masku dodáva maximálny podiel kyslíka v inhalovanej zmesi. V prípade silnej slabosti pacienta môže byť potrebná mechanická ventilácia (je potrebné si dať pozor na kardiovaskulárny kolaps po zavedení sedatív na tracheálnu intubáciu).
Všetkým pacientom s vysokým alebo stredným rizikom pľúcnej embólie sa až do potvrdenia diagnózy predpisujú LMWH alebo UFH. Metaanalýzy mnohých klinických štúdií preukázali, že LMWH sú lepšie ako UFH v tom, že znižujú úmrtnosť a počet krvácavých komplikácií. Dávky sa určujú podľa formy lieky konkrétny lekársky ústav.
Ak sa objavia príznaky nestabilnej hemodynamiky (systémová hypotenzia, príznaky zlyhania pravého srdca) alebo zástava srdca, môže byť stav pacienta pozitívne ovplyvnený trombolýzou uskutočnenou s rTAP alebo streptokinázou (podľa režimu UTI).
Anestézia:U niektorých pacientov je možná úľava od bolesti podaním perorálnych NSAID.
Analgézia s opiátmi sa používa opatrne.Lieky v tejto skupine spôsobujú vazodilatáciu, ktorá zvyšuje hypotenziu. Tieto lieky sa podávajú pomaly (1 - 2 mg diamorfínu10 intravenózne). Zníženie krvného tlaku sa upravuje infúziou koloidov. Odporúča sa vyhnúť sa intramuskulárnym injekciám (antikoagulačná liečba a možná trombolýza).
Výskum na určenie presnej diagnózy.
Antikoagulačná liečba.
Warfarín je predpísaný pacientom s potvrdenou diagnózou. Obdobie liečby týmto liekom by sa malo čiastočne prekrývať s fázou užívania LMWH / UFH, aby hodnota MHO zostala v terapeutickom rozmedzí. Vo väčšine prípadov sa MHO udržuje na úrovni 2–3.
Typické trvanie antikoagulačnej liečby:
- 4 - 6 týždňov za prítomnosti dočasného rizikového faktora;
- 3 mesiace po prvýkrát v idiopatických prípadoch;
- najmenej 6 mesiacov v ostatných prípadoch;
- ak sa pozorujú relapsy alebo predispozícia na tromboembolické komplikácie (napríklad antifosfolipidový syndróm), môže byť potrebná celoživotná antikoagulačná liečba (s vyššou cieľovou hladinou MHO nad 3).
Zástava srdca
- Masívna pľúcna embólia sa môže prejaviť ako zástava srdca s elektromechanickou disociáciou. Je potrebné vylúčiť ďalšie príčiny elektromechanickej disociácie.
- Stlačenie hrudníka niekedy pomáha zrazenine sa rozpadnúť a pohybovať sa distálne, čím sa do istej miery obnoví srdcový výdaj.
- Ak existujú vážne dôvody predpokladať pľúcnu embóliu a neexistujú absolútne kontraindikácie pre trombolýzu, podáva sa rekombinantný TAP (dávky sú podobné tým, ktoré sa používajú pre MMIST, maximum sa považuje za 50 mg, potom sa použije heparín).
- Ak sa obnoví srdcový výdaj, pacient sa odošle na pľúcnu angiografiu alebo sa do pľúcnej tepny zavedie katéter, ktorý mechanicky zničí embóliu.
Hypotenzia
- Akútne zvýšenie pľúcneho vaskulárneho odporu vedie k dilatácii pravej komory a preťaženiu tlakom, čo mechanicky narušuje plnenie a funkciu ľavej komory.Pacienti musia vytvárať vyšší ako normálny plniaci tlak pravého srdca, preťaženie tekutinami však môže stav zhoršovať.
- Pred antikoagulačnou liečbou sa katetrizuje vnútorná jugulárna žila, ktorá sa potom v prípade potreby použije na prístup.
- V prípade nízkeho tlaku sa vykoná infúzia koloidov (napríklad okamžite 500 ml hemacelu).
- Ak hypotenzia pretrváva, je potrebné invazívne sledovanie a / alebo inotropná podpora. V takejto situácii venózny pulz dosť zle odráža plniaci tlak ľavého srdca. Výhodným inotropným liekom je adrenalín.
- Femorálno-femorálny umelý obeh sa používa na udržanie kardiovaskulárnej aktivity pred trombolýzou a chirurgickou embolektómiou.
- U pacientov s hypotenziou je angiopulmonografia riziková, pretože kontrast môže spôsobiť systémovú vazodilatáciu a kardiovaskulárny kolaps.
Pľúcna embolektómia
- S príslušnými zručnosťami zohráva embolektómia osobitnú úlohu pri liečbe pacientov v šoku, ktorí majú kontraindikácie pre trombolýzu, ale vyžadujú inotropnú podporu.
- Vykonáva sa perkutánne na angiografickej operačnej sále pomocou vhodného vybavenia alebo chirurgicky pomocou prístroja srdce a pľúca.
- Perkutánne manipulácie je možné kombinovať s periférnou alebo centrálnou trombolýzou.
- Je potrebné včasné odborné poradenstvo. Najlepšie výsledky sa dosiahnu, ak sa operácia uskutoční pred rozvojom kardiogénneho šoku.
- Pred torakotómiou je lepšie získať röntgenové potvrdenie polohy a veľkosti embólie.
- Úmrtnosť je 25-30%.
Filter dolnej dutej žily (filter cava)
- Používajú sa zriedka, pretože úmrtnosť v krátkodobom a dlhodobom horizonte klesá len mierne.
- Filtre sa inštalujú perkutánne; ak je to možné, pacienti pokračujú v antikoagulačnej liečbe, ktorá zabraňuje ďalšej tvorbe trombov.
- Vo väčšine prípadov je umiestnené infrarenapno (sieťový filter vo forme vtáčieho hniezda), používajú sa však aj nadrodné filtre (dáždnikový Greenfieldov filter).
- Indikácie pre implantáciu filtra cava:
- antikoagulačná liečba je kontraindikovaná, napr. pokračujúce krvácanie, trombocytopénia vyvolaná heparínom, plánovaná intenzívna chemoterapia;
- nedostatok účinku antikoagulačnej liečby napriek prebiehajúcej liečbe;
- profylaxia u vysoko rizikových pacientov, napríklad pri vzostupe venózna trombóza, ťažká pľúcna hypertenzia.

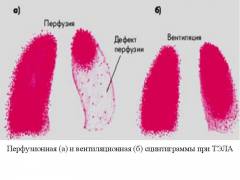 Informačný obsah tejto metódy je 90%. Používa sa v prípadoch, keď má pacient kontraindikácie pre počítačovú tomografiu.
Informačný obsah tejto metódy je 90%. Používa sa v prípadoch, keď má pacient kontraindikácie pre počítačovú tomografiu.